Атеросклероз – это диагноз, который в условиях жизни современного человека вставится все чаще. Неправильное питание, гиподинамия, стрессы, — и это далеко не вся этиология этого заболевания. Его главная опасность кроется не в симптоматике и течении самой болезни, а в осложнениях, к которым она приводит – инфарктам, инсультам, ишемиям.
Для лечения сосудов используют медикаментозные, хирургические и нетрадиционные методы. Рассмотрим лекарственные препараты от атеросклероза – их виды, механизм действия и противопоказания.
Особенности медикаментозной терапии
Лечение атеросклероза препаратами должно подбираться индивидуально, основываясь на результатах диагностических мероприятий. Выбор медикаментов, дозировки и длительности лечения должен осуществлять врач.
Средства для лечения атеросклероза позволяют достичь следующих эффектов:
- Снижение выраженности симптоматики;
- Нормализация уровня «плохого» холестерина в кровяном русле;
- Предотвращение проникновения липидов внутрь сосудистой стенки;
- Нормализация жирового обмена;
- Улучшение общего состояния клеток эндотелия сосудов;
- Стабилизация атеросклеротических бляшек;
- Нормализация кровотока в организме.
Однако самостоятельная терапия способна лишь усугубить патологический процесс, в результате пациентам придется обращаться за помощью к хирургу или реаниматологу.
Врачи отмечают, что атеросклероз является одной из основных причин сердечно-сосудистых заболеваний, и его лечение требует комплексного подхода. Основными препаратами, применяемыми для терапии, являются статины, которые помогают снизить уровень холестерина в крови и замедлить прогрессирование болезни. Кроме того, используются препараты, улучшающие микроциркуляцию, и антиагреганты, которые предотвращают образование тромбов.
Специалисты подчеркивают важность профилактики, которая включает в себя изменение образа жизни: правильное питание, регулярные физические нагрузки и отказ от курения. Также рекомендуется контролировать уровень сахара и артериальное давление. Врачи акцентируют внимание на необходимости регулярных обследований, чтобы своевременно выявлять и корректировать факторы риска. Таким образом, сочетание медикаментозной терапии и здорового образа жизни является ключом к эффективному лечению атеросклероза.

Хирургическое воздействие
Назначают операции только если:
- Медикаментозная терапия не дает результатов;
- Болезнь стремительно развивается;
- Есть угроза жизни пациента.
Баллонная ангиопластика состоит во введении в сосуд баллона, который под воздействием воздуха расширяет сосудистый просвет, разбивает бляшки и восстанавливает движение крови. Стентирование отличается тем, что вместе с баллоном в сосуд вводят специальный стент, который поддерживает стенки и предотвращает развитие вторичной патологии. Шунтирование предполагает установление протеза в обход пораженного участка. В качестве шунта обычно используют здоровый участок артерии или искусственный протез. Эндартерэктомия заключается во вскрытии артерии и удалении патологии с частью сосуда. Ампутацию конечности проводят лишь при ишемии и прогрессировании гангрены.
Статины
Препараты для лечения атеросклероза способны блокировать фермент, который регулирует процессы синтеза холестерина гепатоцитами. Регулярный прием статинов снижает поступление холестерина в стенки сосудов, способствует уменьшению липидного ядра в имеющихся бляшках. Как результат стабилизируется эндотелий сосудов, снижается риск развития тромбов вследствие разрыва бляшек.
Лекарства из группы статинов при атеросклерозе назначают в таких случаях:
- Превышение нормального уровня холестерина в кровяном русле. Терапия проводится на фоне диетотерапии;
- Для предупреждения развития сердечно-сосудистых патологий у людей, находящихся в группе риска (курильщики, наличие в анамнезе сахарного диабета, гипертонии, генетической предрасположенности);
- Для предупреждения осложнений атеросклеротического поражения сосудов: инфаркт, стенокардия, инсульт;
- Всем пациентам, которые перенесли инфаркт, инсульт, имеют нестабильную стенокардию в анамнезе.
Симвастатин (можно заменить Вабадином, Симвакором, Вазилипом, Симвакардом, Зокором, Вазостатом, Симватином), Ловастатин и Правастатин – природные препараты от атеросклероза, которые создаются на основе продуктов жизнедеятельности некоторых грибков. Флувастатин, Аторвастатин (замещают Аторвастеролом, Амвастаном, Липримаром, Ливостором, Торвазином, Торвакардом, Тулипом) и Розувастатин (препараты-аналоги: Кливас, Розарт, Розулип, Крестор, Розукард) относятся к синтетическим лекарственным препаратам.
Какое лекарство хорошо лечит атеросклероз? Медикаменты нового поколения (Розувастатин и Аторвастатин) обладают выраженным гиполипидемическим эффектом. Поэтому данные таблетки от атеросклероза нормализуют уровень холестерина даже у пациентов, которые не чувствительны к прочим лекарствам.
Статины позволяют не только эффективно снизить уровень липидов в кровяном русле, но и оказывают следующие эффекты:
- Улучшают состояние сосудистого эндотелия;
- Противовоспалительное действие;
- Снижают клеточную адгезию;
- Растворяют холестериновые камни;
- Уменьшают агрегацию (процесс склеивания) тромбоцитов;
- Снижают пролиферацию гладкомышечных клеток;
- Уменьшают уровень холестерина в желчи;
- Профилактика болезни Альцгеймер, остеопороза, онкопатологий, сосудистой деменции.
Важно помнить, что в некоторых случаях прием статинов приводит к нарушению синтеза витамина К. Как результат в атеросклеротических бляшках начинает откладываться кальций, что вызывает хрупкость сосудов, нарушает кровоток, может привести к инфаркту.
Люди, сталкивающиеся с атеросклерозом, часто делятся своим опытом использования различных препаратов для его лечения. Многие отмечают, что статины, такие как аторвастатин и симвастатин, помогают снизить уровень холестерина и замедлить прогрессирование заболевания. Однако некоторые пациенты жалуются на побочные эффекты, включая мышечные боли и расстройства пищеварения. В то же время, препараты на основе омега-3 жирных кислот и фибратов также находят положительные отзывы, особенно среди тех, кто предпочитает более натуральные методы. Профилактика атеросклероза, включая здоровое питание и физическую активность, становится важной темой обсуждений. Многие подчеркивают, что комплексный подход, сочетающий медикаментозное лечение и изменения в образе жизни, дает наилучшие результаты. Важно помнить, что выбор препаратов должен осуществляться только врачом, учитывающим индивидуальные особенности пациента.
Атеросклероз нижних конечностей
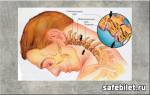
По уровню смертности заболевания системы кровообращения занимают в мире одно из первых мест. Атеросклероз лидирует в списке опасных болезней, а его диагностирование происходит все чаще и чаще. Называют атеросклерозом хроническую болезнь, которую вызывает отложение холестерина на сосудистых стенках.
К причинам атеросклероза относят:
- Возраст и пол;
- Наследственность;
- Наличие вредных привычек;
- Ожирение;
- Сахарный диабет;
- Гипертонию;
- Нарушенный обмен веществ;
- Гиподинамию и частые стрессы;
- Неблагоприятную экологию;
- Неправильное питание.
Возникать атеросклеротические бляшки могут даже в детстве, но проявлять себя начинают в пожилом возрасте. Медики выделяют 6 основных стадий развития патологии:
- Долипидную. Она характеризуется повышением проницаемости сосудистых стенок, что приводит к локальному нарушению метаболизма;
- Липоидозную. Эта стадия сопровождается образованием жировых тел и формированием из них участков с повышенным содержанием пенистых клеток и холестерина;
- Липосклероз. Во время этапа происходит усиление воспалительных процессов и нарастания соединительной ткани;
- Атероматоз. Для этой стадии характерен распад холестериновой бляшки;
- Иъязвление. Этап сопровождается разрушением бляшки и выбросом в кровь ее содержимого. На стенках сосудов возникает эрозия, которая наполняется тромбоцитами и элементами, свертывающими кровь;
- Атерокальциноз. Стадия связана с оседанием в тромбе солей кальций, что приводит к уплотнению стенки сосуда и стенозу.
Также выделяют несколько степеней развития болезни:
- На начальной болевые ощущения возникают только при повышенных физических нагрузках;
- На средней — безболезненно можно пройти не более 250 м;
- На критической стадии боль возникает даже в спокойном состоянии и во время сна;
- На осложненной стадии болезненные ощущения дополняются появлением некротических очагов, которые могут привести к образованию гангрены.
Характерным симптомом заболевания является перемежающаяся хромота, которая проявляется в болезненных ощущениях в голени, ягодицах или бедрах. Боль исчезает во время кратковременного отдыха. Связано это явление с недостатком периферического кровотока во время ходьбы и повышением уровня артериального кровообращения в состоянии покоя.
Атеросклероз нижних конечностей повышает риск развития аритмии сердца, ИБС, инсульта головного мозга, гангрены, почечной недостаточности и инфаркта миокарда.
У больных с диагнозом АНЖ критической или осложненной стадии высока вероятность внезапной смерти от болезней сердца.
Фибраты
К данной группе лекарств от атеросклероза относятся производные фибровой кислоты. Фибраты позволяют ускорить утилизацию жиров посредством активации липопротеинлипазы.
Регулярный прием препаратов приводит к повышению скорости окисления липидов, нормализации метаболизма глюкозы, питания сосудов, предотвращает разрыв холестериновых бляшек.
Согласно современной классификации выделяют 4 поколения фибратов:
- Клофибрат. Средство практически не используется в рамках терапии атеросклероза;
- Гемфиброзил и Безафибрат;
- Фенофибрат и Ципрофибрат;
- Улучшенная форма Фенофибрата.
Лекарственные препараты при атеросклерозе из группы фибратов назначают при:
- Повышенном уровне триглицеридов в кровяном русле при нормальном общем холестерине;
- Избыточной массе тела;
- Развитии смешанной гиперлипидемии, если прием статинов невозможен;
- Метаболическом синдроме;
- Наличии в анамнезе у больного подагры;
- Развитии диабетической ретинопатии.
- Противопоказанием для назначения фибратов являются:
- Индивидуальная гиперчувствительность к любому ингредиенту лекарства;
- Тяжелые патологии печени и почек;
- Развитие калькулезного холецистита;
- Одновременное использование с гепатотоксичными медикаментами;
- Развитие фоточувствительности;
- Острый или хронический воспалительный процесс в поджелудочной железе.
Группы медикаментов от атеросклероза
Атеросклероз – это сосудистая патология, которая проявиться может в любом отделе кровеносной системы и поражать любые ткани и органы. Поэтому лечение подбирается строго индивидуально. Современная фармакотерапия предлагает разнообразные лекарства от атеросклероза сосудов. Широкий спектр лекарственных средств позволяет создавать комбинированные схемы лечения и более точно подобрать необходимое средство.
Гиполипидемические средства выпускаются в различных лекарственных формах – таблетированных, инъекционных, в виде порошков и суспензий. В ряде клинических случаев (например, при атеросклерозе сосудов головного мозга), наиболее эффективны капельницы – по мнению и отзывам врачей, таким образом оказывается более прямое влияние на сосуды. Рассмотрим группы препаратов, представленные на нашем фармацевтическом рынке и применяются в лечении атеросклероза.
Статины
Статины – это лекарственные препараты, воздействующие на одно из звеньев трансформации холестерина. Статины при атеросклерозе ингибируют фермент, запускающий биосинтез холестерола – ГМГ КоА-редуктазу. В организме после торможения этого биохимического процесса, активируются рецепторы к «вредной» фракции холестерина – ЛПНП. Медикаменты этой группы являются основными в лечении атеросклеротического процесса – помимо снижения концентрации липидов в периферической крови, они оказывают еще ряд терапевтических эффектов.
Понятия «Природные статины для лечения атеросклероза» — не существует. Это продукт фармацевтической промышленности. Но есть натуральные аналоги статиновых препаратов.
Статины помогают в лечении желчекаменной болезни благодаря своей способности влиять на камни и потенциировать их расщепление, также они оказывают противовоспалительный и антиагрегантный эффекты. Помимо атеросклероза, эти препараты могут применяться и в других отраслях медицины для профилактики тяжелых заболеваний – деменции, болезни Альцгеймера.
В аптеках линейка этих гиполипидемических средств представлена очень широко – доступны как брендовые средства каждого из четырёх поколений, так и множество генериков. Рассмотрим несколько примеров статинов, которые чаще всего фигурируют в листах врачебных назначениях.
- Аторвастатин. Статин первого поколения, который очень хорошо зарекомендовал себя при атеросклерозе нижних конечностей, аорты, сонных артерий, артерий и вен почек. Его эффект наступает достаточно быстро благодаря высокой скорости всасывания в ЖКТ. Как принимать статин при при атеросклерозе и как долго его пить? Выпускается он в таблетированной форме, от пищи и времени суток прием препарата не зависит, что повышает его комплаенс. Дозировка назначается индивидуально лечащим доктором в градации от 10 до 80 мг. Курс лечения от трех месяцев.
- Симвастатин. Медикаменты с этим действующим веществом обладают более малой биодоступностью, их терапевтический эффект при атеросклерозе проявляется спустя 2 недели от старта лечения.
- Ловастатин. Среди всех статинов, он наиболее медленно усваивается в ЖКТ. Для легких форм атеросклероза используется доза 20 мг, при средних и тяжелых клинических ситуациях суточная доза может быть увеличена до 40-80 мг. Спустя 4-6 недель появляется результат от лечения этим препаратом.
Общими противопоказаниями для статинов всех групп и поколений являются:
- Почечная недостаточность острой и хронической формы, поскольку на фоне использования статинов возрастает риск развития рабдомиолиза.
- Беременность и период лактации.
- Болезни печени в острой или скрытой фазе.
- Индивидуальные реакции гиперчувствительности.
- Повышение печеночных трансаминаз втрое выше ВГН (верхней границы нормы).
Фибраты
В эту группу препаратов относится широкий спектр средств, однако на сегодняшний день пальму первенства в назначениях удерживает Фенофибрат. Рассмотрим механизм действия и противопоказания фибратов на его примере. Действующее вещество Фенофибрата – фиброевая кислота. Она является катализатором в процессах расщепления липидов и способствует ускоренной экскреции липопротеидов из плазмы.
Попадая в пищеварительный тракт, лекарство активируется ферментами и достигает пика своей активности через 5 часов после употребления. При атеросклерозе, рекомендуется пить его во время еды. Фенофибрат, как и любое другое средство из это гиполипидемической группы, назначается с осторожностью и исключительно при абсолютной его необходимости, поскольку имеет достаточно много побочных эффектов и противопоказаниям. К последним относятся:
- Печеночная и почечная недостаточность острой или хронической формы.
- Панкреатит
- Калькулезная форма холецистита
- Индивидуальные реакции гиперчувствительность на действующее вещество или прочие составные компоненты.
- Одновременное применение лекарств с токсическим влиянием на печень.
Группа никотинатов
Ниацин, никотиновая кислота, Эндурацин – препараты, применяемые при лечении атеросклероза. Они способны снижать уровень триглицеридов и холестерина, повышая концентрацию в кровяном русле «хороших» липопротеинов.
Медикаменты на основе никотиновой кислоты отличаются доступной ценой. Их следует принимать после трапезы, запивая лекарственное средство водой. Для достижения терапевтического эффекта назначают до 3 г никотинатов в сутки.
Такая дозировка может привести к развитию следующих негативных симптомов:
- Ощущение жара;
- Развитие болевого синдрома в области эпигастрия;
- Головная боль;
- Нарушение работы печени.
Прием Эндурацина благодаря медленному высвобождению никотиновой кислоты позволяет свести к минимуму возможность развития побочных эффектов.
Ингибиторы фермента, участвующего в биосинтезе холестерина
Действие статинов направлено непосредственно на один из факторов риска атеросклероза – повышенное содержание холестерола. Препараты этой группы понижают темпы биосинтеза жирового спирта организмом, позволяя быстро нормализовать уровень холестерина. Это приводит к замедлению разрастания атеросклеротических бляшек на стенках артерий, а на ранних стадиях позволяет лечить отложения.
Назначение статинов обязательно должно производиться врачом, поскольку высокая эффективность препаратов этой группы сочетается с рядом серьезных побочных эффектов. Поэтому, конкретный вид статина для лечения прописывается на основании индивидуальных особенностей организма. Более того, на начальной стадии приема статинов рекомендуется оставаться под наблюдением медицинских специалистов для своевременного устранения нежелательных последствий подобного лечения.
Современный фармакологический рынок насчитывает 4 поколения статинов. Однако наибольшей популярностью практикующих врачей пользуются препараты на базе аторвастатина и розувастатина. Они относятся к третьему и четвертому поколениям статинов, соответственно, и выступают основным действующим веществом следующих лекарств:
- Липримар. Средство разработано на базе аторвастатина кальция и выпускается в виде таблеток, покрытых пленочной оболочкой. Показания к применению – лечение высокого уровня холестерина или триглицеридов. Препарат противопоказан лицам, моложе 18-ти лет, персонам, страдающим заболеваниями печени, а также беременным и кормящим женщинам. Дозировка таблеток для лечения составляет 80 мг в сутки, а цикл приема – от четырех недель. Более точный порядок употребления препарата назначает непосредственно врач.
- Аторис. Препарат имеет в своей основе активное вещество, аналогичное предыдущему случаю, но в большей дозировке. Выпускается также в форме таблеток. Эффект от употребления лекарства – снижение уровня холестерина и ЛПНП. Схема приема включает начальный цикл по 10 мг в сутки. Увеличение дозы для лечения проводится соответственно предписаниям врача. Противопоказания аналогичны вышестоящему пункту.
- Мертенил. Таблетки, действующим веществом которых выступает розувастатин. Эффект препарата направлен на рост числа печеночных рецепторов ЛПНП, что приводит к снижению холестерина этой фракции, а также уменьшению уровня ЛПОНП. Дозировка для лечения варьируется врачом, соответственно степени заболевания, но начинается с минимальной суточной нормы в 5–10 мг. Средство подходит для длительного употребления, если отсутствуют побочные эффекты.
Как упоминалось ранее, лечение атеросклероза статинами исключается для пациентов, страдающих заболеваниями печени, поскольку сфера действия гиполипидемического вещества этот орган. Также противопоказаны статины при беременности и в период лактации.
Лазерное лечение атеросклероза тоже приемлемо.
Секвестранты желчных кислот
При наличии непереносимости статинов для лечения атеросклероза применяют Холестирамин и Колестипол. Действие препаратов основано на связывании желчных кислот, обеспечивающих всасывание жиров в пищеварительном тракте. Как результат происходит нормализация уровня липидов в кровяном русле.
При регулярном использовании медикаментов данной группы многие пациенты отмечают нарушение всасывания жирорастворимых витаминов и лекарственных средств. Поэтому секвестранты следует пить за 4 часа до еды и медикаментов или спустя 1 час. Рекомендуют запивать лекарство соком или супом, чтобы заглушить неприятный вкус.
Терапевтический эффект от таблеток при атеросклерозе развивается спустя 3-5 недель.
При длительном приеме препаратов развиваются следующие побочные эффекты:
- Повышенная кровоточивость;
- Нарушение пищеварения;
- Снижение уровня фолиевой кислоты.
Комбинированные средства
При наличии противопоказаний комбинированных препаратов, следует подобрать альтернативную замену
Лекарство от атеросклероза комбинированного действия не только нормализует уровень липидов в организме, но и снижает артериальное давление. Перед применением используемые в лечении медикаменты анализируются на предмет безопасности. При наличии противопоказаний следует подобрать альтернативную замену. К основным комбинированным препаратам относят:
- Ази-Атор;
- Кадуэт;
- Дуплекор;
- Инеджи;
- Биперин.
Омега-3-триглицериды
Вылечить атеросклероз позволят препараты, в составе которых омега-3-триглицериды: Витрум-кардио, АнгиНорм, Рыбий жир, Омакор, Эйконол. Они обладают следующими эффектами:
- Гиполипидемический. Эффективно нормализуют уровень «вредных» липидов в кровяном русле, жировой обмен;
- Иммуномодулирующий. Повышают защитные силы организма;
- Антикоагулянтный. Предотвращают развитие тромбов;
- Антиагрегантный. Снижают интенсивность склеивания тромбоцитов;
- Противовоспалительный.
Препараты широко применяют для терапии и профилактики атеросклероза, предупреждения развития инфаркта и инсульта.
Однако омега-3-триглицериды не рекомендуют использовать при следующих состояниях:
- Активный туберкулез;
- Гемофилия;
- Воспалительные процессы в поджелудочной железе, желчном пузыре;
- Острые и хронические патологии печени и почек;
- Саркоидоз;
- Обезвоживание организма;
- Повышенное содержание витамина Д и кальция в организме.
Можно ли комбинировать препараты
Помимо медикаментов с одним главным действующим веществом, существуют таблетки от атеросклероза, в составе которых несколько активных молекул. Такие средства для лечения гиперхолестеринемий имеют в своем составе вещества, способные потенцировать, дополнять друг друга и усиливать терапевтический эффект. Это сложные по структуре и механизму действия препараты, поэтому назначаются только после тщательного обследования компетентным специалистом. Только лечащий доктор может проконтролировать все изменения в организме, побочные эффекты, противопоказания и выбрать, какой препарат принимать при низком давлении, а какой при высоком.
Витаминные препараты, применяемые в комплексном лечении, помогают быстрее очистить сосуды, укрепить иммунитет, купировать локальные воспалительные процессы и в целом, укрепить организм. В отдельных случаях, особенно при сопутствующем сахарном диабете, может применяться альфа-липоевая кислота – в виде капельницы тиогаммы.
Фитопрепараты
Эффективно снизить уровень холестерина в кровяном русле позволяют: Рависол, который является комбинированным препаратом, и масло тыквенных семян. Последнее широко используется в терапии гиперлипидемии IIa и IIb типов, профилактики атеросклеротических изменений в сосудах. Масло обладает выраженным гиполипидемическим действием благодаря витамину Е, насыщенным жирным кислотам, входящим в его состав.
Рависол представляет собой настойку из семян каштана конского, побегов и листьев омелы, травы хвоща полевого и барвинка, плодов софоры японской и боярышника, цветков клевера. Растительные ингредиенты способствуют нормализации уровня триглицеридов и холестерина в кровяном русле, обладают мочегонным и антиагрегантным эффектом.
Лекарство позволяет облегчить течение атеросклероза (при условии комплексного лечения патологии).
Препарат назначают по 5 мл трижды в день перед трапезой. Перед использованием флакон необходимо взболтать, далее необходимое количество настойки развести в кипяченой воде. Длительность терапии не должен превышать 10 суток.
Противопоказан прием Рависола в таких ситуациях:
- Наличие патологий почек, печени, гипотензии в анамнезе;
- Гиперчувствительность к любому компоненту комбинированного средства.
Во время лечения следует избегать одновременного использования Рависола с сердечными гликозидами, седативными, снотворными, антиаритмическими, гипотензивными препаратами.
Лекарство хорошо переносится, но редко могут возникать такие побочные реакции:
- Тахикардия;
- Гипотония;
- Появление тошноты и рвоты;
- Нарушение стула;
- Боль в эпигастрии;
- Болезненность при мочеиспускании;
- Появление аллергической сыпи, которая сопровождается выраженным зудом;
- Ощущение жара.
Фитопрепараты и БАДы
Среди всего медикаментозного лечения, лекарства растительного происхождения и витамины при атеросклероз являются самыми безопасными, с минимумом противопоказаний и побочных эффектов. Однако в одиночку с атеросклерозом справиться они не смогут – их используют в комплексе с основной лекарственной терапией, диетой, изменением образа жизни, профилактикой осложнений, другими поддерживающими лекарствами.
Рависол, масло семян тыквы, препараты с янтарной кислотой, для лечения сосудов получили наибольшую популярность среди фитопрепаратов. Тыквенное масло содержит большое количество витамина Е и улучшает функционирование печени. Рависол в своем составе имеет настойку листьев омелы, софоры, семена каштана и цветки клевера. Он улучшает кровообращение, микроциркуляцию, снижает общий холестерин, показатели низкоплотных липопротеидов и триглицеридов.
Прочие препараты
Если у пациента ярко выражена симптоматика атеросклеротического поражения сосудов нижних конечностей, то наряду с гиполипидемическими препаратами необходим прием препаратов таких групп:
- Ангиопротекторы (Пентоксифиллин, Трентал, Персантин, Курантил). Препараты нормализуют доставку питательных веществ к тканям нижних конечностей, улучшают обменные процессы. Как результат снижается выраженность болевых ощущений;
- Антиагреганты. Препараты на основе ацетилсалициловой кислоты препятствуют образованию тромбов, разжижают кровь;
- Бета-блокаторы (Небиволол, Атенолол, Метопролол). Препараты обладают выраженным гипотензивным эффектом;
- Ингибиторы АПФ (Каптоприл, Синоприл, Лизироприл). Оказывают кардиопротекторный эффект, снижают нагрузку на миокард, артериальное давление;
- Гипогликемические средства. Позволяют контролировать уровень сахара в кровяном русле.
ЖК секвестранты
Препараты этой фармацевтической категории действуют в ЖКТ, снижая в нем всасывание желчных кислот. Это способствует их биосинтезу печенью из холестерина, что и приводит к понижению уровня вещества. Среди ЖК секвестрантов можно выделить Колестипол. Средство выпускается таблетками по грамму и пакетиками 5 г. Суточная норма – один пакетик или соответственно рекомендациям врача. Дозу можно повысить при рекомендации врача. Препарат понижает уровень ЛПНП холестерина, оставляя неизменной концентрацию ЛПВП фракции. Противопоказано лекарство детям.
Профилактика атеросклероза
Выделяют следующие препараты для профилактики атеросклероза:
- Антиагреганты. Медикаменты препятствуют агрегации тромбоцитов и эндотелиальных клеток, поэтому широко применяются для профилактики тромбоза;
- Статины. Препараты угнетают продукцию в печени холестерина, поэтому широко применяются для лечения и предупреждения развития атеросклероза;
- Секвестранты желчных кислот. Широко используют для профилактики заболевания у лиц, которые не переносят статины.
Во время лечения атеросклероза необходимо точно следовать всем рекомендациям врача. Облегчить состояние пациента помогут лекарственные препараты, однако для эффективной терапии потребуется скорректировать образ жизни, нормализовать питание, ввести регулярные умеренные физические нагрузки. Только комплексное лечение поможет устранить симптоматику атеросклероза, замедлить патологический процесс.
Лекарственный арсенал для лечения атеросклероза
Помощь при атеросклерозе оказывают таблетки. В некоторых случаях этот комплекс мер дополняют легкие лекарственные препараты, поддерживающего характера. Аналогичную роль медикаментозное лечение играет и при тяжелой стадии атеросклероза, когда требуется хирургическое вмешательство. В остальных случаях, лекарственные препараты – основное терапевтическое средство лечения атеросклероза. Современная фармакология предлагает несколько групп медикаментов при развитии этого недуга:
- Гиполипидемические средства. Категория включает статины, никотинаты, фиьраты, секвестранты ЖК.
- Гипотензивные препараты. К этому классу относятся антиадренергические и седативные средства, транквилизаторы, ингибиторы альдостерона, ганглиоблокираторы, мочегонные, а также миотропные лекарства.
- Антиагреганты. Это может быть ацетилсалициловая кислота, а также противоподагрические и сосудорасширяющие препараты.
Также используется ряд противовоспалительных медикаментов для лечения. Уколы при атеросклерозе тоже эффективны.
Причины заболевания
Атеросклеротическое поражение мозговых артерий и вен является полиэтиологичным. Это означает, что на его появление влияют многие внутренние и внешние факторы.
Образование сосудистых бляшек вызывают следующие причины:
- Дислипидемия. Этим термином объединяют повышения в кровеносном русле уровней триглицеридов, холестерина, липопротеинов низкой и очень низкой плотности.
- Микротравматизация сосудистой выстилки. Сквозь микроскопичные повреждения способны проникать «плохие» молекулы, которые откладываются в сосудистых стенках в виде закупорок.
- Пожилой возраст. За длительный период жизни в организме успевают аккумулироваться побочные продукты метаболизма.
- Эндокринные нарушения. Среди таковых выделяют сахарный диабет, дисфункции половых и щитовидной желез.
- Гиподинамия. Когда человек ведет малоподвижный образ жизни, у него резко возрастает риск образования бляшек.
- Несоблюдение диеты. Закупорки возникают также в сосудистых стенках тех больных, которые употребляют в пищу много животного жира, соли и моносахаридов.
Основные принципы медикаментозного лечения атеросклероза
Атеросклероз – это неизлечимое заболевание, которое можно только предотвратить, занимаясь профилактикой и следя за своим здоровьем. Терапия же направлена на то, чтобы поддержать организм, не допустить осложнений, таких как, инсульт, закупорка сосудов, инфаркт. Фармакотерапия атеросклероза преследует несколько целей:
- Нормализация нарушенного жирового обмена и уровня холестерина;
- Снижение скорости формирования холестериновых бляшек;
- Усиление выработки эндотелиоцитов, которые увеличивают просвет сосудов;
- Нормализация кровообращения;
- Укрепление тканей на сформированных бляшках, недопущение их разрыва, закупорки сосудов;
- Снижение симптоматики;
- Лечение сопутствующих заболеваний, если причиной развития атеросклероза стал диабет, повышенное давление, психологические расстройства и стрессы.
Предполагается комплексное лечение – одни лишь таблетки не помогут в борьбе с патологией, если пациент продолжит злоупотреблять вредными привычками, жирной, жареной пищей.
Препараты при атеросклерозе назначает врач после тщательной диагностики. Важно правильно подобрать дозировку, правила приема лекарств, определить время посещения специалиста для контроля за состоянием здоровья.
Диета
Особенное значение в лечении атеросклероза сосудов головного мозга занимает лечебная антисклеротическая диета.
Рацион таких пациентов должен состоять из следующих продуктов и блюд:
- мясо: нежирная рыба и птица в запеченном или отварном виде, морепродукты (мидии, морские гребешки и пр.);
- жиры: диетическое масло, растительные масла (ограничение сливочного масла);
- мучные изделия: пшеничный и ржаной хлеб из муки I-II сорта, несдобное печенье, выпечка с добавлением отрубей;
- первые блюда: овощные и молочные супы с крупами и овощами;
- яйца: до 3 шт. яиц всмятку, белковые омлеты;
- молочные продукты: обезжиренные молоко и кисломолочные продукты, несоленый нежирный сыр, обезжиренный творог, обезжиренная сметана для добавления в блюда;
- крупы: гречневая, ячневая, овсяная, пшено (макаронные изделия, манку и рис ограничивают);
- закуски: вымоченная сельдь, салаты с йогуртом и растительными маслами, нежирная ветчина, салаты с морепродуктами и морской капустой;
- овощи: зелень в блюдах, капуста, тыква, кабачки, свекла, морковь, баклажаны, картофель, зеленый горошек в отварном, запеченном или сыром виде;
- фрукты и ягоды: сырые плоды и ягоды, сухофрукты, желе и муссы из них (при ожирении исключается виноград, изюм, варенье);
- напитки: некрепкий чай и кофе, компоты и морсы, овощные и фруктовые соки, отвар из пшеничных отрубей и шиповника;
- соусы и пряности: томатные, овощные, сметанные, молочные соусы и фруктово-ягодные подливки, корица, лимонная кислота, ванилин.
При ожирении необходимо ограничивать калорийность пищи. У лиц, труд которых не связан с существенными физическими затратами, она должна составлять 2700-2800 калорий в день (белка – 90 г, жира – 50-60 г, углеводов – 350 г).
Больной должен исключить из своего рациона продукты, содержащие большое количество жиров и холестерина:
- сдобу и изделия из слоеного теста;
- мясные, грибные и рыбные бульоны;
- субпродукты (печень, почки, мозги);
- икру;
- жирные сорта мяса;
- жирные молочные продукты;
- желтки яиц;
- бобовые;
- шоколад;
- кондитерские изделия;
- редис и редьку;
- шпинат;
- щавель;
- грибы;
- маргарин;
- майонез;
- хрен;
- перец;
- горчицу;
- крепкий натуральный кофе и чай.
Народные методики
При атеросклерозе лечение препаратами может быть дополнено средствами, приготовленными в домашних условиях из натуральных компонентов. Среди самых действенных рецептов можно выделить:
- Сок сырого картофеля. Его необходимо пить в небольших количествах перед каждым приемом пищи. Такое средство особенно рекомендовано людям старше 40 лет.
- Старейший метод очищения сосудов – использование чеснока. Для приготовления настойки необходимо превратить в кашицу 50 грамм свежего чеснока и залить его стаканом водки. Выдержать такую смесь необходимо на протяжении недели в темном месте. Периодически настойку нужно помешивать. Такое средство принимают в количестве 10 капель по три раза в день перед едой. После того как вся настойка использована необходимо сделать перерыв в терапии на два месяца.
- Справиться с болезнью поможет настойка лекарственных растений. Для этого готовят сбор из шиповника, рябины, пустырника, боярышника и брусники. Запаривать и пить такое средство необходимо каждый день. Оно укрепляет сосуды, оказывает успокоительное действие, имеет желчегонное и мочегонное действие.
- Действенное лекарство от атеросклероза можно приготовить на основе гвоздики. В трехлитровую банку необходимо залить пол-литра водки. Добавить 25 грамм гвоздики, 500 грамм сахара. Туда же отправляют 4 лимона, перетертых вместе с кожурой. Такую смесь необходимо выдерживать на протяжении 15 дней. Принимать такое лекарство необходимо каждый день по 25 грамм. После того как будет выпито все средство, делают перерыв на неделю.
- Снизить концентрацию холестерина в крови поможет лечебный чай. Для его приготовления смешивают шиповник, березовые листья, корни лопуха, морковь, мяту и корень элеутерококка. Все компоненты берутся в равных количествах. Сырье в количестве двух столовых ложках заливается стаканом кипятка. После получасового прогревания на водяной бане лекарство готово к употреблению.
- При атеросклерозе сосудов нижних конечностей рекомендовано применение крапивных ванн. Для этого необходимо приготовить отвар крапивы и перелить его в ванну с теплой водой. Сидеть в такой ванне необходимо до полного остывания жидкости.
Народные методики становятся отличным дополнением к основному лечению. Иногда они могут спровоцировать развитие аллергической реакции. Поэтому перед их применением необходимо проконсультироваться со специалистом.
Гипотензивные средства
Основное показание к применению – нормализация артериального давления. Протекание атеросклероза сопровождается нагрузкой на сосуды, которая выражается в повышении давления, вследствие чего начинается ухудшение самочувствия и ряд патологий. Среди врачебных предписаний можно выделить Каптоприл – лекарственное средство с одноименным действующим веществом. Показанием к применению выступает гипертония. Этот недорогой препарат выпускается в форме таблеток, его дозировка определяется врачом индивидуально для каждого пациента. Еще одно недорогое средство – Нифедипин, также созданное на базе идентичного вещества. Таблетки назначаются при ИБС и артериальной гипертензии, их суточная норма начинается с 10 мг, далее подбираясь индивидуально.
Симптомы заболевания
Для данного патологического состояния характерно длительное бессимптомное и скрытое течение. Распознать формирование болезни можно по отдельным признакам, среди которых выделяют:
- Систематическая головная боль и головокружение;
- Давящая боль в области грудной клетки, которая распространяется на область шеи, верхних конечностей и нижней челюсти;
- Не исключена потеря сознания;
- Признаки почечной недостаточности;
- Нарушение сердечного ритма, экстрасистолия;
- Признаки стенокардии;
- Снижение остроты зрения;
- Чувство замерзания и онемения нижних и верхних конечностей.
При развитии атеросклероза нижних конечностей, человек может наблюдать такие признаки:
- Избыточное ороговение отдельных участков кожных покровов ног;
- Трофические язвы;
- Бледность кожных покровов;
- Атрофические изменения в мышцах нижних конечностей.
Профилактические мероприятия
Любой даже самый новый и современный метод лечения атеросклероза – это сложный и длительный процесс. При этом полностью избавиться от болезни не удастся. Лучше всего предотвратить ее развитие. Для этого необходимо придерживаться следующих рекомендаций:
- Полный отказ от курения и употребления спиртных напитков.
- Умеренные физические нагрузки на регулярной основе.
- Периодический контроль за состоянием крови, в особенности за концентрацией в ней холестерина.
- Регулярное измерение артериального давления.
- Придерживаться правильного режима питания с минимальным употреблением животных жиров.
- Избегать стрессовых ситуаций.
Атеросклероз – серьезное заболевание, которое не поддается полному излечению. При несвоевременной диагностике и неправильном лечении оно может привести к серьезным осложнениям вплоть до летального исхода. Поэтому регулярно контролируйте состояние своего здоровья и старайтесь минимизировать факторы, провоцирующие заболевание.
Особенности диагностики и лечения
Диагностика данного патологического состояния подразумевает комплексный подход. Во внимание берутся характерные симптомы атеросклероза, а также наличие факторов риска. Утолщение или сужение просвета кровеносных сосудов можно распознать при помощи ультразвуковой доплерографии, которая способна оценить состояние кровотока в магистральных сосудах. Состояние коронарных артерий возможно оценить в ходе процедуры магнитно-резонансной томографии либо ангиографического исследования. Кроме того, не менее важным диагностическим методом является так называемая липидограмма, выполняемая в условиях лаборатории, и призванная определить количество и соотношение жиров в организме.
Борьба с атеросклеротическими изменениями в организме осуществляется посредством фармакологических методик, а также инвазивных способов лечения. Медикаментозная терапия данного заболевания, включает не только прием вышеупомянутых статинов, но и антикоагулянтов. Наиболее ярким представителем данной группы является ацетилсалициловая кислота, препятствующая агрегации тромбоцитов и формированию кровяных сгустков.
В минимальных дозировках эти медикаменты назначаются людям, с целью профилактики инфаркта миокарда и инсульта. Кроме того, терапия атеросклероза может включать использование такого лекарственного препарата, как Гепарин. Это вещество оказывает угнетающее воздействие на свертывающую систему крови. При лечении атеросклероза сосудов головного мозга препараты подбираются лечащим врачом.
При неэффективности консервативных методика лечения, медицинские специалисты решают вопрос о необходимости проведения оперативного вмешательства, которое направлено на нормализацию проходимости артерий. Малоинвазивным способом коррекции проходимости сосудов является баллонная ангиопластика, в ходе которой происходит внедрение специального катетера. Данный катетер осуществляет растяжение артериальных стенок, а также способствует рассасыванию атеросклеротических бляшек и кровяных сгустков.
Более радикальным методом является процедура установки сосудистых стентов, функция которых заключается в предупреждении спадания стенок кровеносного сосуда.
Лечение атеросклероза народными средствами осуществляется только при условии предварительной консультации врача.
Диетическое питание при атеросклерозе
Все способы лечения атеросклероза должны сопровождаться диетическим рационом питания. Только так удастся восстановить нормальный обмен веществ и приостановить отложение холестериновых бляшек. Основной принцип такой диеты – свести к минимуму калорийность употребляемых блюд. При составлении меню необходимо придерживаться следующих рекомендаций:
- Для нормализации уровня холестерина в крови следует отказаться от употребления животных жиров. Разрешенными остаются только блюда из курятины. Источником холестерина могут стать и молочные продукты.
- Необходимо минимизировать количество употребляемого растительного масла. Оно снижает концентрацию липопротеидов высокой плоскости.
- В меню можно включать продукты, выполненные из муки грубого помола. Они помогают очистить организм от нитритов, тяжелых металлов, канцерогенов.
- Хороший эффект дает употребление морепродуктов. Готовьте блюда из кальмаров, мидий, креветок. В этих продуктах содержится йод, который участвует в процессе жирового обмена.
- В меню должно быть много фруктов, овощей и зелени. Особое внимание следует уделить петрушке, бананам, черносливу, черной смородине. В них содержится большое количество солей калия.
- Начинать день рекомендовано с овсяной каши, кукурузных хлопьев, йогурта.
- Используют систему дробного питания. Суточную норму пищи необходимо разделить на пять – шесть приемов. При этом порции должны быть небольшими.
- Категорически запрещено употребление шоколада, крепких спиртных напитков, изделий из сдобы, сливочного мороженого.
В первое время начала лечения рекомендована жесткая диета. При этом пациент должен постоянно находиться под наблюдением лечащего специалиста. Если же развитие атеросклероза не останавливается, то ограничение в питании придется ужесточить.
Медикаменты при облитерирующем атеросклерозе
Облитерирующий атеросклероз характеризуется значительной недостаточностью кровообращения нижних конечностей, что приводит к перемежающейся хромоте, нарушению чувствительности, зябкости ног. Обычно он развивается на фоне других болезней – сахарный диабет, гипотиреоз или аутоиммунные патологии соединительной ткани.
Не существует единой схемы лечения этой болезни, поскольку течение ее крайне индивидуально. Врач в каждом случае принимает решение, основываясь на состоянии и лабораторных анализах конкретного пациента. Главная цель консервативной терапии – профилактика тяжелых последствий, например, трофических язв и гангрены. Для этого используют такие группы препаратов:
- Гиполипидемические средства из рассмотренных выше классов влияют на течение облитерирующего атеросклероза на системном уровне.
- Обезболивающие. Их используют и как системно действующие НПВС, и как местные анестетики в виде мазей: «Дикаин», «Анестезин», «Пиромекаин».
- Спазмолитики предназначены для расширения просвета сосудов, снижения артериального давления и улучшения микроциркуляции в капиллярах. Обычно применяют «Но-Шпу» и «Папаверина гидрохлорид».
- Антикоагулянты и антиагреганты нужны для профилактики тромбоэмболических осложнений. Применяют «Аспирин», «Гепарин», «Варфарин» и прочие.
- Витаминные комплексы необходимы для улучшения метаболизма в тканях, поддержки репаративных процессов, укрепления иммунитета. Рекомендованы аскорбиновая (С) и фолиевая (В9) кислоты, тиамин (В1), цианокобаламин (В12), ретинол (А), токоферол (Е).
- Антиоксиданты снижают негативное воздействие перекисного окисления липидов, которое активизируется атеросклеротическим процессом. Назначают «Цитохром С», «Предуктал», «Неотон».
- Антибиотики применяют для борьбы с уже развившимися инфекционными осложнениями – гнойно-некротическими язвами. Используют лекарства широкого спектра действия: фторхинолоны («Ципрофлоксацин», «Моксифлоксацин»), цефалоспорины («Цефепин», «Цефотаксим»), аминогликозиды («Стрептомицин», «Амикацин»).
Перед употреблением любых препаратов следует проконсультироваться с лечащим врачом.
Атеросклероз сосудов: лечение. Медикаментозная терапия и диета для снижения уровня холестерина
Атеросклероз сосудов приводит к развитию ишемической болезни сердца и мозга, инсультам и инфарктам, поражает сосуды нижних конечностей и внутренних органов. В результате атеросклероза развиваются болезни, которые являются основной причиной смерти и инвалидизации людей в России. Поэтому так важны профилактика и лечение атеросклероза.
Как известно, артериальная гипертензия. курение, злоупотребление алкоголем, избыточная масса тела, неправильное питание и малоподвижный образ жизни являются основными факторами риска, способствующими прогрессированию атеросклероза сосудов. Так, например, у людей, страдающих ожирением, курящих и имеющих артериальное давление выше 140/90 риск смерти от болезней, вызванных атеросклерозом сосудов, повышается в 6 раз. Считается, что уровень холестерина крови должен быть ниже отметки 5,2 ммоль/л у пациентов без поражения органов-мишеней, и менее 3,8 ммоль/л у тех из них, кто страдает ишемической болезнью сердца.
Лечение и профилактика атеросклероза должны начинаться с коррекции образа жизни. Первоочередная задача: избавиться от тех факторов риска, которые приводит к выраженному прогрессированию заболевания: курения, злоупотребления алкоголем.
Физическая активность в разумных пределах (ходьба,бег,плавание и др.) с учетом сопутствующих заболеваний способствует снижению лишнего веса, снижению выработки стрессовых гормонов, что положительно сказывается на пациентах.
Диета для профилактики и лечения атеросклероза
1. Ограничение холестерина, получаемого с пищей. Диета пациентов, страдающих атеросклерозом, должна содержать минимальное количество продуктов, богатых холестерином, таких как внутренние органы животных (почки, печень, желудки и пр.), яичный желток, сырокопченые колбасы. Так, суточная норма потребления холестерина должна составлять менее 300 мг. Для сравнения: в 100г почек содержится 1126 мг холестерина, в одном яичном желтке 202 мг.
2. Коррекция калорийности пищи. Человек, занятый интеллектуальным трудом или имеющий работу, при которой физические нагрузки не велики, должен потреблять 1900-2500 ккал/сут. для того, чтобы покрыть свои энергозатраты. Как правило, пациенты с атеросклерозом сосудов нуждается в подборе низкокалорийной диеты, поскольку страдают от избыточного веса. Если Индекс Массы Тела превышает 30, диагностируется ожирение. Для расчета ИМТ достаточно вес в килограммах разделить на квадрат роста в метрах.
Для эффективного снижения веса необходимо снизить калорийность питания на 500-700 ккал.
3. Изменение нутриентного состава пищи. Помимо ограничения продуктов, богатых холестерином, важно также отказаться от пищи, содержащей большое количество животных жиров и легкоусвояемых углеводов. Так, из рациона должны быть исключены сладости, мучные и кондитерские изделия, сахар. Потребность в углеводах (составляющих 55-60% калоража «правильного» рациона) должна восполняться за счет употребления фруктов и овощей. Не очень сладкие фрукты и ягоды (не виноград и не бананы) и свежие овощи к тому же содержат клетчатку, благотворно влияющую на перистальтику кишечника, что, в свою очередь, также способствует снижению уровня холестерина крови.
Жиры. Жиры должны обеспечивать не более 30% калоража пищи. Поскольку в прогрессировании атеросклероза наравне с уровнем холестерина решающее значение играет соотношение атерогенных и антиатерогенных фракций липидов, важно изменить жировой состав потребляемой пищи.
Необходимо снизить количество потребляемых насыщенных жирных кислот таким образом, чтобы за счет них восполнялось не более 10% энергозатрат организма. К продуктам, богатым насыщенными жирными кислотами относятся сливочное масло, сметана, животные жиры (говяжий, свиной, бараний и прочие). Восполнять потребность в жирах стоит за счет полиненасыщенных жирных кислот, которыми изобилуют растительные масла (оливковое, подсолнечное), мясо птицы и рыба, морепродукты.
Медикаментозное лечение атеросклероза сосудов
1. Статины. Препараты этой группы замедляют прогрессирование атеросклероза сосудов и увеличивают продолжительность жизни больных. Так, применение статинов снижает смертность пациентов с заболеваниями, вызванными атеросклерозом, на 30%.
Статины подавляют активность фермента, участвующего в синтезе холестерина, препятствуют накоплению холестерина в клетках (макрофагах), а также подавляют агрегацию тромбоцитов и образование тромбов на поврежденной бляшке.
Эффект статинов проявляется приблизительно через полгода постоянного приема, и выражается в виде снижения уровня холестерина и атерогенных липопротеидов (низкой и очень низкой плотности, триглицеридов, липопротеида-α и др.). Статины следует принимать на ночь во время приема пищи, не разжевывая, иногда — дважды в день, утром и вечером.
К препаратам группы статинов относятся:
- Симвастатин (Зокор, Вазилип, Симгал), назначается в суточной дозе 5-40 мг.
- Розувастатин (Крестор), рекомендуется прием единожды за день в дозировке 10-20 мг;
- Ловастатин (Кардиостатин) назначается по 20-40 (до 80) мг/сут;
- Аторвастатин (Торвакард, Аторис, Липримар, Тулип) 1 раз в сутки в дозировке 10-80 мг (начальная доза 10 мг, увеличение дозировки не чаще 1 раза в месяц под наблюдением врача).
2. Фибраты. препараты этой группы не влияют на концентрацию холестерина крови, но снижают уровень триглицеридов, которые также ускоряют прогрессирование атеросклероза сосудов. Так, применение фибратов снижает риск смерти при ишемической болезни сердца на 1/3.
Наиболее распространенными фибратами являются:
- Фенофибрат (Трайкор) — применяется по 100 мг 2-3 раза в день (максимальная дозировка 400 мг/сут), микронизированные формы (Липантил 200М) — по 1 капсуле 200 мг 1 раз в сутки.
- Безафибрат (Безалип) — по 200 мг 3 раза в сутки.
- Ципрофибрат (Липанор) назначается по 100-200 мг 1 раз в сутки.
Фибраты имеют множество побочных эффектов, которые, впрочем, проявляются нечасто. Пациенты, принимающие фибраты, должны регулярно сдавать анализ крови для определения печеночных ферментов: повышение АЛТ в 2 раза выше нормы служит показанием к отмене препаратов этой группы. Фибраты противопоказаны при заболеваниях печени.
3. Секвестранты жирных кислот. Используются в качестве дополнительного средства при лечении статинами или фибратами, поскольку усиливают их эффект. Механизм действия секвестрантов сводится к связыванию желчных кислот в кишечнике. В результате организм стремится восполнить их уровень, создавая желчные кислоты из холестерина. В результате секвестранты снижают уровень холестерина крови на 10-20%.
- Колестирамин (Квестран) назначается по 1-6 пакетиков в сутки. Принимать его нужно перед едой, предварительно (за 10 минут до приема) растворив содержимое в 60-80 мл жидкости.
4. Никотиновая кислота (Витамин РР) снижает уровень холестерина и атерогенных липопротеидов (липопротеидов очень низкой плотности, липопротеидов-α, а также триглицеридов), к тому же повышает уровень «хороших», антиатерогенных, липопротеидов высокой плотности на 30%. Все это приводит к снижению частоты инфаркта миокарда более чем на четверть. Никотиновая кислота, несмотря на ее высокую эффективность в лечении атеросклероза, широко не применяется в связи с обилием побочных эффектов и противопоказаний. Так, ее прием запрещен при тяжелой артериальной гипертензии, заболеваниях печени и почек, язвенной болезни желудка и двенадцатиперстной кишки, подагре.
В случае, если врач сочтет возможным прием этого препарата, назначается витамин РР в дозе 1500-3000 мг в сутки, но начинать ее прием следует с дозировки в 300 мг, а при хорошей переносимости доза постепенно повышается.
Причины и факторы
На формирование атеросклеротических изменений в кровеносных сосудах, оказывают влияние различные факторы, которые можно условно поделить на первичные и вторичные. В качестве первичных механизмов образования атеросклероза, выделяют:
- Накопление кристаллов мочевой кислоты в организме (подагра);
- Систематическое увеличение показателей артериального давления (гипертония);
- Нарушение углеводного обмена, в том числе сахарный диабет 1 и 2 типа;
- Острые и хронические заболевания почек, сопровождающиеся уремией;
- Недостаточная функция щитовидной железы (гипотиреоз).
Так называемые вторичные факторы образования атеросклеротических бляшек, представляют собой целую систему, которая состоит из особенностей питания, наличия или отсутствия вредных привычек, а также других аспектов образа жизни человека. К вторичным факторам образования атеросклероза относят:
- Употребление алкоголя и табакокурение;
- Чрезмерное содержание или дефицит в организме витамина D, B12, B6 и фолиевой кислоты;
- Избыточное потребление жирной, жареной и острой пищи, а также различного фаст-фуда и полуфабрикатов;
- Избыточная масса тела;
- Малоподвижный образ жизни (гиподинамия);
- Длительный прием гормональных контрацептивов;
- Преклонный возраст;
- Регулярное воздействие стресса на организм, эмоциональное и физическое перенапряжение;
- Нарушение функционального состояния печени, в результате чего наблюдается повышенная выработка эндогенного холестерина.
Кроме того, предрасполагающим фактором для возникновения атеросклероза является половая принадлежность. У представителей мужской части населения имеется повышенный риск заболеваемости атеросклерозом нижних конечностей, головного мозга и сердца.
Какие лекарства используют для борьбы с атеросклерозом?
Эффективное лечение предполагает прием средств нескольких групп, только комплексная терапия способна дать хороший результат. При атеросклерозе сосудов используют следующие медикаменты:
- статины;
- фибраты;
- никотинаты;
- секвестранты желчных кислот;
- средства с омега-3;
- фитопрепараты.
Используют и витамины при атеросклерозе, они обладают сопутствующим эффектом, помогают нормализовать самочувствие пациента, улучшить общее состояние здоровья.
Эта группа препаратов необходима, чтобы снизить поступление холестерина в ткани сосудов, уменьшить липидное ядро, не допустить разрыва бляшек. Статины при атеросклерозе назначают совместно с диетой, когда анализы показали превышение уровня холестерина. Лекарство применяется для предупреждения осложнений, у заядлых курильщиков, больных сахарным диабетом, гипертонией. Применяют следующие препараты для лечения:
- «Вазилип», «Симгал», «Симло», «Симвакард», активное действующее вещество – симвастатин. Эти лекарства необходимо употреблять в вечерние часы, категорически запрещен одновременный прием спиртных напитков;
- «Холетар», «Кардиостатин», где активное вещество – ловастатин. Таблетки нужно пить на полный желудок, так как агрессивная среда желудочного сока способна в три раза снизить эффективность приема. Результат достигается через месяц;
- «Липтонорм», «Липримар», «Аторис», «Тулип», «Торвакард», в составе – аторвастатин. Препараты всасываются в кровь за два часа, эффект терапии наблюдается спустя 14 суток, дозировка индивидуальна, может быть увеличена;
- «Крестор», «Розукард», «Розулип», «Тевастор» с розувастатином.
Стоимость препаратов начинается от 100 рублей за упаковку и доходит до 2,5 тысяч, при этом недорогие аналоги мало в чем уступают дорогостоящим лекарствам. Если врач назначил средство, которое пришлось не по карману, попросите найти аналог в приемлемом ценовом диапазоне.
Можно принимать природные статины, которыми богаты яблоки, цитрусы, белокочанная капуста, чеснок, болгарский перец и топинабур.
Результат лечения будет заметен при комплексном подходе – разнообразном, но полезном питании, приеме таблеток, регулярных физических нагрузках. Врачи рекомендуют добавить в рацион специи, сельдерей, петрушку, которые будут полезны для пациента. Снизить уровень холестерина и предотвратить образование тромбов, поможет также «Аспирин».
Терапия такими лекарственными средствами, как фибраты, позволяет использовать внушительный перечень препаратов для расщепления жиров, вывода липопротеидов из крови. Но чаще применяют «Фенофибрат», лекарство, которое снижает концентрацию холестерина уже через 5 часов после приема. Пить капсулы нужно во время еды, запивая водой. Положительный эффект заметен в течение месяца, если результата нет, врач меняет методику лечения.
К противопоказаниям относятся:
- болезни почек, печени;
- фоточувствительность;
- острый панкреатит;
- непереносимость компонентов.
Аналогами являются: «Трайкор», «Липантил», «Ципрофибрат», «Трилипикс», «Экслип». Они обладают идентичным составом и схожей эффективностью.
Никотинаты
Препараты никотиновой кислоты помогают нормализовать жировой обмен при атеросклерозе сосудов. Часто используют «Ксантиола никотинат», который выпускается в виде раствора для инъекций, и таблетки. Прием последних ведется трижды в день по 150 мг. Продолжительность приема – два месяца, при положительной динамике дозировку уменьшают, при отсутствии эффекта, напротив, увеличивают.
Во время лечения возможно появление побочных эффектов:
- тошнота;
- слабость;
- диарея;
- потеря аппетита;
- головокружения и жар.
Запрещена терапия лекарственными препаратами этой группы при пониженном давлении, острой язвенной болезни, кровотечениях.
Секвестранты желчных кислот
Эти препараты обеспечивают всасывание жиров в кишечнике и их вывод. Они уменьшают содержание жиров в крови, происходит нормализация обмена веществ в тканях. Самые популярные препараты – «Холестид», «Холестерамин». Таблетки неприятны на вкус, поэтому принимать их нужно, запивая сладким соком или другими напитками.
Нельзя пить секвестранты за 4 часа до приема других лекарств, а также менее чем через час после этого. Дело в том, что эта группа препаратов снижает уровень всасывания полезных веществ – жирорастворимые витамины при атеросклерозе оказываются малоэффективными. Имеют лекарства и побочные эффекты: нарушения функций ЖКТ, запор, метеоризим. Возможно возникновение проблем с кожей.
Секвестранты противопоказаны для людей старше 60 лет, так как при этом уменьшается количество фолиевой кислоты в организме.
В числе рекомендаций по приему – добавление в рацион большого количества жидкости, соков, других напитков. Обязателен контроль уровня холестерина, сдача анализов требуется раз в месяц или чаще, по совету лечащего врача.
Препараты на основе омега-3
Препараты этой группы назначают при нарушенном балансе липидов в крови. Они необходимы для предупреждения развития инфаркта, помогают снизить концентрацию вредных жиров, оказывают положительный эффект на иммунитет, обладают противовоспалительным действием. Метод лечения дает результат на начальных стадиях развития атеросклероза.
Популярными препаратами с омега-3 являются:
- «Доппельгерц Актив», средство является натуральным источником жирных кислот, в состав входит рыбий жир, витамин Е, способствующий повышению защитных свойств клеток. Лекарство снижает вероятность образования тромбов, капсула принимается раз в сути;
- «Солгар», еще один популярный БАД, стоимость которого – от 1300 рублей за упаковку (аналоги стоят в несколько раз дешевле). Жир в составе добывают из скумбрии и хамсы, что гарантирует качество;
- «Carlson Labs Super» — препарат отличается большой дозировкой, для производства используют рыбу глубоководных сортов, в составе нет холестерина и консервантов;
- «Рыбий жир Уник» от Полярис. Это доступное лекарство пользуется заслуженным признанием врачей. Оно улучшает сократительную способность сосудистой стенки, стабилизирует состояние эпителия, мозговую деятельность.
Омега-3 полезен не только для системы кровообращения, жирные кислоты хороши в профилактических целях, их используют наравне с витаминами, чтобы улучшить общее самочувствие, повысить качество жизни.
Фитопрепараты
Чтобы нормализовать кровоснабжение, избавиться от бляшек на стенках сосудов, а также для снижения холестерина, применяют препараты растительного происхождения. Они безопасны, имеют небольшое количество противопоказаний, не дают побочных эффектов. Пациентам назначают:
- Масло тыквенных семян – повышает тонус стенок сосудов, обладает послабляющим эффектом, положительно сказывается на работе ЖКТ. В состав входят кислоты, витамины;
- Рависол – настойка омелы, софоры, боярышника и других растительных компонентов. Это средство воздействует на область сосудов, снижает уровень триглицеридов, которые образуют тромбы. Противопоказания – повышенное артериальное давление, болезни почек;
- Алфит-27 – фитосбор, который является биоактивной добавкой при комплексном лечении атеросклероза. В его состав входят витамины, микроэлементы, полезные вещества и экологически чистые травы Горного Алтая – более 50 видов растений. Средство хорошо зарекомендовало себя в профилактических целях.
Впрочем, использовать растительные препараты без назначения врача не стоит – они могут снизить эффективность таблеток, привести к осложнениям. Тогда больному потребуется помощь уже хирурга и реаниматолога.
Препараты вспомогательной группы
В борьбе с атеросклерозом необходимо следовать принципу комплексности – то есть, принимать сразу несколько лекарственных средств для достижения лучшего результата. Совместно с традиционными препаратами используют следующие лекарства:
- Аскорбиновая кислота – ее пьют трижды в день по 0,3 грамма в течение месяца. Курс лечения – 4 недели, в течение года прием повторяют 2-3 раза. Под воздействием витамина сосудистые стенки становятся более эластичными, улучшается общее состояние пациента;
- Витамин В12 – используют внутримышечно по 100 мг через день. Курс лечения – месяц. Витамин активизирует образование холина и других полезных веществ;
- Фолиевая кислота – принимают внутрь по 0,02 г три раза в день совместно с витамином В12. Комплексный прием помогает уменьшить уровень холестерина, увеличить содержание лецитина в крови;
- Алмаг – средство магнитотерапии, которое лечит поражения воспалением, благотворно влияет на состояние сосудов. Действие аппарата на больное место расширяет сосуды, улучшает кровообращение, препятствует образованию холестериновых бляшек, улучшает тканевый обмен веществ. Изделие помогает в качестве профилактического средства, когда высок риск развития атеросклероза.
Эффективность показала и спиртовая настойка йода, которую нужно принимать по 5-10 капель после еды. Правда, результаты лечения носят экспериментальный характер.
При атеросклерозе мозга назначают «Цитофлавин», который нормализует мозговую деятельность, положительно воздействует на клетки мозга, в его состав входит янтарная кислота. Аналогом является «Глиатилин», «Валз», «Глицерин», их назначают только при патологии сосудов головного мозга, а также в профилактических целях, если есть риск развития заболевания.
Фармацевтические препараты для борьбы с атеросклерозом – это проверенный и самый популярный метод терапии. Его используют, если нет угрозы жизни, а болезнь находится на начальных или прогрессирующих стадиях. Если же эффективность лекарств окажется низкой, применяют лечение другим способом – хирургическим. Правда, современные разработки медицины способны творить чудеса, и улучшить самочувствие пациента, снизив риск развития осложнений, удается консервативными методами. Главное – обсудить эффективное лечение с врачом.
Вопрос-ответ
Какие основные группы препаратов используются для лечения атеросклероза?
Основные группы препаратов для лечения атеросклероза включают статины, которые снижают уровень холестерина, фибраты, которые помогают улучшить липидный профиль, и антиагреганты, такие как аспирин, которые предотвращают образование тромбов. Также могут применяться препараты, улучшающие микроциркуляцию и антиоксиданты.
Какова роль диеты и физической активности в профилактике атеросклероза?
Диета, богатая фруктами, овощами, цельными злаками и ненасыщенными жирами, а также регулярная физическая активность помогают снизить уровень холестерина и артериальное давление, что в свою очередь уменьшает риск развития атеросклероза. Умеренные физические нагрузки, такие как ходьба или плавание, рекомендуется выполнять не менее 150 минут в неделю.
Как часто необходимо проходить обследование для раннего выявления атеросклероза?
Рекомендуется проходить обследование на уровень холестерина и другие факторы риска атеросклероза не реже одного раза в 4-6 лет для людей старше 20 лет. Тем, кто имеет повышенные риски, такие как диабет или семейная предрасположенность, следует проходить обследование чаще, по рекомендации врача.
Советы
СОВЕТ №1
Перед началом приема любых препаратов для лечения атеросклероза обязательно проконсультируйтесь с врачом. Самолечение может привести к нежелательным последствиям и ухудшению состояния.
СОВЕТ №2
Регулярно контролируйте уровень холестерина и других липидов в крови. Это поможет вам и вашему врачу оценить эффективность лечения и при необходимости скорректировать терапию.
СОВЕТ №3
Соблюдайте здоровый образ жизни, включая сбалансированное питание, физическую активность и отказ от курения. Эти меры значительно снизят риск прогрессирования атеросклероза и улучшат общее состояние здоровья.
СОВЕТ №4
Обратите внимание на препараты, которые не только снижают уровень холестерина, но и улучшают состояние сосудов. Некоторые средства могут иметь дополнительные преимущества, такие как антиоксидантные свойства.