Позвоночник — опора организма, поэтому любые изменения в структуре ведут к необратимым последствиям, влияя на статику. Дегенеративные изменения дугоотростчатых суставов — основная причина тропизма. Возникает болезнь как врожденная мутация, результат которой — асимметрическая позиция суставных отростков, участвующих в формировании межпозвоночных суставов. Приводит также к изменениям их расположения.
Анатомические особенности
Позвоночный столб включает шейный, грудной, поясничный и крестцовый отделы, а также копчик. Больше всего позвонков в грудном отделе – двенадцать, в шейном – семь, в поясничном и крестцовом – по пять позвонков, в копчике – от одного до трех позвонков.
Между позвонками находятся прочные, гибкие межпозвоночные диски, которые выполняют амортизационную функцию. На позвонках имеются отростки, которые при соединении с отростками соседних позвонков образуют суставы. В центре позвонков имеются отверстия, через которые идет цилиндрический тяж – спинной мозг.
Врачи отмечают, что аномалии развития позвоночника у детей являются серьезной проблемой, требующей внимательного подхода. Эти аномалии могут проявляться в различных формах, включая искривления, недоразвитие позвонков и их слияние. Специалисты подчеркивают важность ранней диагностики, так как это позволяет своевременно начать лечение и предотвратить возможные осложнения. Врачи рекомендуют регулярные осмотры у педиатра и ортопеда, особенно для детей с наследственной предрасположенностью. Кроме того, комплексная реабилитация, включающая физическую терапию и занятия спортом, может значительно улучшить качество жизни детей с такими аномалиями. Важно, чтобы родители были осведомлены о возможных симптомах и не откладывали визит к врачу при первых признаках проблем с позвоночником.

Симптомы заболевания
Патология поражает пояснично-крестцовый отдел.
Ушибы, падения, поднятие тяжестей или переохлаждения способствуют таким проявлениям болезни:
- боли в пояснично-крестцовой области;
- напряжение мышц спины в зоне поясницы;
- болевой синдром при наклоне вперед;
- неприятные ощущения при пальпации паравертебральных мышц;
- миогенные боли в спине;
- ослабление рефлексов сухожилий;
- снижение работоспособности из-за болевых ощущений;
- асимметрия в расположении суставов;
- патологии остистых и суставных отростков позвонков;
- рубцевание мягких тканей.
Почему аномалии позвоночника нужно лечить?
Вы знаете, в чем основная опасность аномалий позвоночника? Вот восемь причин не откладывать визит к врачу и лечение в долгий ящик, если вам уже известен ваш диагноз.
- Причина 1: Все изменения, которые претерпевает нервная система в результате аномалий развития позвоночника, необратимы. Если они развились, любое лечение будет малоэффективным.
- Причина 2: Неврологическая симптоматика, которая сопровождает аномалии, неуклонно прогрессирует со временем. Постепенно она приобретает все более тяжелый характер.
- Причина 3: Почти в 35% случаев приобретенные аномалии позвоночника развиваются на фоне врожденных пороков. Это и остеохондроз, и спондилоартроз поясничного отдела позвоночника, и многие другие заболевания.
- Причина 4: Раннее начало лечение помогает избежать оперативного лечения.
- Причина 5: Длительно существующие аномалии позвоночника приводят к стойким деформациям скелета. Например, развитие «горба» — выраженного кифоза — их прямое следствие.
- Причина 6: Если аномалия сопровождается спинномозговой грыжей, может произойти ее разрыв с истечением ликвора или ущемлением структур спинного мозга. Такое состояние смертельно опасно.
- Причина 7: Дефекты позвоночника могут сопровождаться сдавлением артерий, нарушающим кровообращение головного мозга.
- Причина 8: Осложнением костных дефектов позвоночника может стать сирингомиелия — образование в спинном мозгу полостей, что равноценно неизбежной инвадилизации.
На самом деле, есть еще одна, девятая причина начать лечение как можно раньше. Во всяком случае, это касается клиники МАРТ. Вам показались угрожающими эти восемь причин? Мы тоже считаем их таковыми! Более того, это так и есть.
Девятая причина — это гарантия улучшения качества вашей жизни. Своевременное начало лечения может это обеспечить, если оно сочетается с профессионализмом врачей и великолепным оборудованием.
Именно это — основная, важнейшая причина начать лечение как можно раньше. Гарантия выздоровления и предотвращения всех осложнений.
Аномалии развития позвоночника у детей вызывают множество обсуждений среди родителей, врачей и специалистов. Многие родители, столкнувшись с этой проблемой, выражают беспокойство о здоровье своих детей и их будущем. Некоторые отмечают, что ранняя диагностика и лечение могут значительно улучшить качество жизни ребенка. Врачебное сообщество подчеркивает важность регулярных осмотров и профилактических мероприятий, чтобы выявить аномалии на ранних стадиях. Психологи также акцентируют внимание на эмоциональном состоянии детей, страдающих от подобных нарушений, и рекомендуют поддержку со стороны семьи и близких. В целом, общественное мнение о таких аномалиях формируется на основе опыта, знаний и стремления к улучшению жизни детей с особыми потребностями.
Как распознать аномалии суставного тропизма?
Одной из патологий считается наличие клиновидного отростка.
Такая врожденная аномалия в основном встречается на уровне V поясничного (L5) и I крестцового (S1) позвонка. Редкими случаями является патология с локализацией в III и IV (L3, L4) IV и V (L4 и L5) позвонках поясничного отдела позвоночного столба. Аномалия тропизма характеризуется неправильной ориентацией позвонков согласно оси, например на уровне пресакрального сочленения — один из них располагается не сагиттально, как другие, а вертикально. Ей сопутствуют следующие деформации в строении:
- Клиноподобный отросток. Возникает в результате недоразвития.
- Образование у передневерхнего угла на краю тела треугольной формы, именуемый персистирующим апофисом.
- Неодинаковая длина суставных отростков позвонков.
- Агенезия.
- Незаращением дужек позвонка.
- Не слияние тел (характерно для грудного отдела).
- Незаращение дужек с обеих сторон, спондилез (встречается в пояснице).
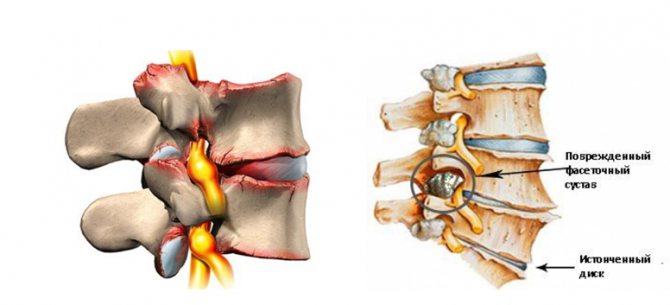
Межпозвоночные сочленения, которые и так неправильно выстроены, служат мишенью для воспалений, развития дистрофий. Им свойственны дегенеративные изменения дугоотросчатых суставов. Возникновение сильных болей и снижение сухожильных рефлексов основывается на том, что корешки спинного мозга сдавливаются осификованными и рубцовыми тканями. Мышцы поясницы напряжены, что также усугубляет состояние. Человеку больно совершать наклоны и повороты. Сидячая работа создает дискомфорт. Наличие травм в анамнезе, неподвижный образ жизни способствуют прогрессированию патологических симптомов. Нередко болевой синдром может возникнуть после переохлаждения. Болеть появляется в следующих местах:
При наклоне спины вперед человек может ощутить боль.
- паравертебральные точки;
- область позвонка;
- при наклоне спины вперед;
- локализация остистых отростков.
Инструментальная диагностика
Дифференциацию тропизма проводят с переломами, отрывами костных и хрящевых разрастаний, кальцификацией связки. В постановке точного диагноза главную роль играют:
- рентгенография (показывает асимметрию позвонков);
- спиральная компьютерная томография;
- МРТ.
Причины врожденных аномалий
Врожденные аномалии позвонков чаще всего возникают по следующим причинам:
- генные мутации;
- внутриутробные задержки развития, вызванные токсикозами, нефропатиями, гормональными и другими нарушениями.
Аномалии развития позвоночника ученые связывают с мутацией генов и задержкой внутриутробного развития плода. Нарушения в формировании плода вызывают следующие изменения в состоянии будущей матери:
- эндокринные заболевания;
- инфекции;
- гипертония;
- недостаток витаминов и минералов;
- воздействие вредных факторов (радиация, химическое производство и другие).
Врожденные заболевания с изменением структуры и количества позвонков относятся к аномалиям переходных отделов позвоночного столба:
- синдром короткой шеи (Клиппеля-Фейля) — сращение шейных позвонков;
- дополнительные шейные ребра;
- аномалия Киммерли — изменения первого позвонка шейного отдела;
- клиновидные позвонки — это полупозвонки из полудуги с остистым отростком и полутелом;
- сакрализация и люмбализация приводит к искривлению в пояснично-крестцовом отделе;
- расщепление позвонков — бабочковидные позвонки и spina bifida.
Часто наблюдается расщепление дуг первого крестцового или пятого поясничного позвонков. Полное незаращение дуг позвонков называется spina bifida. Через него выпячиваются наружу оболочки и вещество спинного мозга. Если тело и дужки позвонка остаются незаращенными, то эти изменения называются «рахисхизис». Он приводит к прогрессирующему сколиозу у детей.
Виды аномалий суставного тропизма
Нарушение конгруэнтности приводит к деформации сустава и разрыву сумки.
Конфигурации суставов также принадлежат к аномалии тропизма и формируют нарушение конгруэнтности, что как следствие приводит к разрыву сумки и одностороннее недоразвитие сустава. Разные виды положения суставных отростков также влияют на постановку диагноза. Среди них выделяют:
- асимметрию в расположении оси;
- клиновидная форма отростка;
- различия в размере симметричных отростков.
Виды, проявления и степень опасности аномалий позвоночника
Вам известная формулировка диагноза, но вы достоверно не знаете, что это значит? Вернемся к идее «бесплатной консультации». Посмотрите на таблицу, приведенную ниже: в ней есть описание и симптомы всех распространенных аномалий позвоночного столба.
Вы можете узнать также уровень риска, связанного с определенным заболеванием, и подходящий метод лечения.
| Аномалия | Описание и возможные проявления | Оптимальный способ лечения | Риск (опасность) |
| Скрытые несращения дуг позвонков | Характеризуется неполным замыканием задней дуги 1-2 позвонков, чаще в поясничном или крестцовом отделе. Может сопровождаться нарушением чувствительности в нижних конечностях, ночным недержанием мочи и другими легкими неврологическими симптомами. | Консервативный | Низкий |
| Спинномозговые грыжи | Есть несколько форм спинномозговых грыж, которые разделяются в зависимости от степени повреждения структур спинного мозга. Заболевание обнаруживается в детстве, за исключением самой легкой формы — менингоцеле. Менингоцеле может не проявлять себя никакими симптомами вплоть до момента разрыва грыжевого мешка с истечением ликвора. Это может произойти в любом возрасте вследствие физической нагрузки или травмы. | Консервативный или операция | Умеренный или высокий |
| Осложненные спинномозговые грыжи | Если полость грыжевого мешка сообщается со спинномозговым каналом, развивается кистозная форма заболевания, которая чревата постепенным развитием сирингомиелии (формирование полостей в спинном мозге). В эту же группу относятся грыжи, которые сочетаются с доброкачественными опухолями окружающих тканей. | Оперативный с момента появления симптомов | Высокий |
| Аномалия Киммерли | Может быть обнаружена случайно, в ходе обследования. Эта аномалия представляет собой образование в шейном отделе позвоночника дополнительной дуги, которая может передавливать артерии или нервные корешки. Аномалия Киммерли имеет довольно специфическую клинику: головокружение или потеря сознания при резких наклонах головы. | Консервативный | Умеренный |
| Смещение атланта и его нестабильность | Нестабильность сустава между первым шейным позвонком (атлантом) и затылочной костью обуславливает постепенное смещение мозга вниз, так называемую базилярную импрессию. Это сопровождается прогрессирующей симптоматикой поражения головного мозга (крайне разнообразной и иногда — очень тяжелой). Нестабильность других шейных позвонков часто становится причиной постоянной головной боли. | Консервативный | Высокий |
| Врожденный кифоз | Кифоз может иметь разную степень выраженности. В случае с тяжелыми формами кифоз может вызвать сдавление внутренних органов с развитием вторичных заболеваний сердечно-сосудистой и дыхательной систем. | Оперативный | Высокий |
Пару слов о диагностике аномалий позвоночника. По большей части, они обнаруживаются случайно на рутинных обследованиях или в процессе диагностики другого заболевания.
Специальное исследование может проводиться только в случае наличия неврологических расстройств, характерных для аномалий позвоночного столба или отягощенной наследственности.
Для диагностики используются методы визуализации: рентген и МРТ. Мы рекомендуем проведение МРТ как самого информативного и точного метода.
Классификация аномалий
Аномалии позвонков классифицируют по типу их изменений. Выделяют изменения в количестве позвонков и в форме. К изменению количества позвонков относят:
- Окципитализацию;
- Сакрализацию;
- Люмбализацию;
- Сращение тел соседних позвонков между собой.
Окципитализация представляет собой сращение атланта с затылком – это не относится к тяжелым патологиям и лишь частично ограничивает движения головы вверх и вниз. Часто при этом развиваются побочные процессы – остеохондроз 1–2 шейных позвонков и нарушение кровообращения, однако это не несет сильной угрозы.
Сакрализацией называют сращение 5 поясничного позвонка с крестцом. Крестец представляет собой массивную кость, соединяющую позвоночный столб с тазом при помощи подвздошно-крестцовых суставов. При присоединении поясничного позвонка он становится больше. Подобные аномалии развития позвоночника также не являются летальными, однако сильно снижают уровень жизни человека, поскольку ограничивают его движения в поясничном отделе.
Люмбализацией называется обратный процесс, когда первый позвонок крестца отделяется от него и становится подвижным – это несколько ослабляет сустав между подвздошной костью и крестцом и повышает мобильность поясницы.
Излишняя мобильность может привести к повреждению кровеносных сосудов и спинного мозга при неаккуратном образе жизни.
Слияния нескольких позвонков относительно редки по сравнению с люмбализацией и сакрализацией, однако представляют большую опасность по причине происхождения аномалии в других местах организма. Часто позвонки срастаются под неправильным углом, что приводит к появлению горбов и сколиоза. Подобные аномалии развития позвоночника часто проявляются во внешних уродствах, мешающих жизни.
Выделяют изменения формы позвонков:
- Клиновидное изменение, при котором тело позвонка принимает форму клина с острием к своей дуге – это неизбежно приводит к образованию неправильного кифоза и лордоза, что выявляется в виде горба – это мешает нормальной двигательной активности человека. Часто подобное происходит на уровне грудных позвонков, где кифоз максимален.
- Спондилолиз представляет уменьшенный размер тела позвонка, что приводит к прогибу. Спинной мозг при этом имеет неправильный угол, что развивает неверный ход лимфы окружающих сосудов. В некоторых случаях развивается аспондилокорсия – отсутствие тела позвонка.
Отдельно учеными считается не заращение разных участков позвонка, например, дуги и тела. В случае расщепления позвонка на дуге происходит аномалия, названная спина Бифида. При этом часто происходит нарушение в разных участках кожи, что приводит к выпадению спинного мозга. Зачастую подобное не совместимо с жизнью и приводит к летальному исходу. При не заросшем теле происходит обратный процесс, при котором спинной мозг выгибается вперед.
Классификация
Аномалии позвонков классифицируют по типу их изменений. Выделяют изменения в количестве позвонков и в форме. К изменению количества позвонков относят:
- Окципитализацию;
- Сакрализацию;
- Люмбализацию;
- Сращение тел соседних позвонков между собой.
Окципитализация представляет собой сращение атланта с затылком – это не относится к тяжелым патологиям и лишь частично ограничивает движения головы вверх и вниз. Часто при этом развиваются побочные процессы – остеохондроз 1–2 шейных позвонков и нарушение кровообращения, однако это не несет сильной угрозы.
Сакрализацией называют сращение 5 поясничного позвонка с крестцом. Крестец представляет собой массивную кость, соединяющую позвоночный столб с тазом при помощи подвздошно-крестцовых суставов. При присоединении поясничного позвонка он становится больше. Подобные аномалии развития позвоночника также не являются летальными, однако сильно снижают уровень жизни человека, поскольку ограничивают его движения в поясничном отделе.
Люмбализацией называется обратный процесс, когда первый позвонок крестца отделяется от него и становится подвижным – это несколько ослабляет сустав между подвздошной костью и крестцом и повышает мобильность поясницы.
Слияния нескольких позвонков относительно редки по сравнению с люмбализацией и сакрализацией, однако представляют большую опасность по причине происхождения аномалии в других местах организма. Часто позвонки срастаются под неправильным углом, что приводит к появлению горбов и сколиоза. Подобные аномалии развития позвоночника часто проявляются во внешних уродствах, мешающих жизни.
Выделяют изменения формы позвонков:
- Клиновидное изменение, при котором тело позвонка принимает форму клина с острием к своей дуге – это неизбежно приводит к образованию неправильного кифоза и лордоза, что выявляется в виде горба – это мешает нормальной двигательной активности человека. Часто подобное происходит на уровне грудных позвонков, где кифоз максимален.
- Спондилолиз представляет уменьшенный размер тела позвонка, что приводит к прогибу. Спинной мозг при этом имеет неправильный угол, что развивает неверный ход лимфы окружающих сосудов. В некоторых случаях развивается аспондилокорсия – отсутствие тела позвонка.
Отдельно учеными считается не заращение разных участков позвонка, например, дуги и тела. В случае расщепления позвонка на дуге происходит аномалия, названная спина Бифида. При этом часто происходит нарушение в разных участках кожи, что приводит к выпадению спинного мозга. Зачастую подобное не совместимо с жизнью и приводит к летальному исходу. При не заросшем теле происходит обратный процесс, при котором спинной мозг выгибается вперед.
Заболевание делится на несколько групп:
- изменение количества позвонков: окципитализация (сращивание первого шейного позвонка с затылочной костью), сакрализация (сращивание пятого поясничного позвонка с крестцом), люмбализация (отъединение от крестца первого крестцового позвонка), объединение нескольких позвонков;
- модификация строения позвонков: клиновидные позвонки (недоразвитие позвонков в переднем отделе), спондилолиз (недоразвитие позвонков в заднем отделе);
- недоразвитие отдельных элементов позвонков: аномалии тел и дуг позвонков – незаращивание.
По-другому это аномальное явление называется «синдром короткой шеи». Суть его состоит в сращивании (конкресценции) шейных позвонков. В некоторых случаях объединяются не только шейные позвонки, но и верхние грудные. Патология выражается в виде заметного укорачивания шеи, опущения границы роста волос, ограничения движений головы. Типичным признаком является т. н. гордая посадка головы (голова немного отклонена назад).
У отдельных больных наблюдаются мощные складки кожи от плеч до ушей. Синдром Клиппеля-Фейля часто сочетается с прочими аномалиями развития позвоночного столба («шейные ребра»), патологиями сердечно-сосудистой, дыхательной и нервной систем, расщеплением позвонков, «волчьей пастью». Неврологических проявлений может и не быть. При сдавливании корешков нарушается чувствительность, из-за чего возникают парезы и снижается сила рук.
При болевом синдроме назначают анальгезирующие средства и физиотерапевтические методы. Такая патология лечится консервативно с помощью ЛФК и массажа, целью которых является улучшение осанки и профилактика развития новых деформаций. Операция назначается при сдавливании спинномозговых корешков.
Это врожденная аномалия шейно-грудного отдела. Добавочные ребра бывают двух- или односторонними. Парные ребра бывают разного размера и имеют различные клинические проявления. Болезнь обращает на себя внимание чаще в зрелом возрасте. В период полового созревания могут впервые возникнуть сосудистые или нервные симптомы. В целом заболевание не имеет специфических симптомов и обнаруживается случайно при проведении рентгена.
Переохлаждение, травматический фактор, инфекционные заболевания могут спровоцировать появление болей, мышечную слабость, нарушение сосудистого тонуса, повышенное потоотделение и кожные проявления (бледность, синюшность кожных покровов). Для некоторых пациентов характерны низко опущенные плечи, которые визуально напоминают продолжение шеи. Это придает т. н. тюлений вид.
С целью иммобилизации используют воротник Шанца, фиксирующие мягкие повязки. Назначают физиотерапию, сосудорасширяющие препараты (Дибазол), массаж, ЛФК. Консервативное лечение не дает эффекта при сдавливании ребром нервно-сосудистого сплетения. В этом случае проводится операция. Лишнее ребро удаляют через задний или передний доступы.
Аномалия Киммерле
Аномалия Киммерли (аномалия с1 позвонка) представляет собой наличие в структуре 1 позвонка шейного отдела дополнительной костной дуги, которая ограничивает движение позвоночной артерии и вызывает ее компрессию. Пациенты при таком нарушении жалуются на головокружение, неустойчивость походки, шум в ушах, нарушения координации, потемнение в глазах, слабость в мышцах, синкопальное (предобморочное) состояние. Часто возникают афферентные и двигательные нарушения, транзиторные ишемические атаки, возможен ишемический инсульт.
Диагноз ставится после проведения рентгенографии краниовертебрального перехода, магнитно-резонансной ангиографии, ультразвукового исследования сосудов головы и шеи.
При такой аномалии развития позвоночника допускается консервативное лечение. Назначаются сосудистые средства, направленные на улучшение мозгового кровообращения (винкамин и др.). Под контролем коагулограммы принимают средства, улучшающие реологические показатели крови (пентоксифиллин).
Комплексное лечение включает также ноотропные препараты, нейропротекторы, антиоксиданты, метаболические лекарства (пирацетам). Удаление дополнительной костной дуги позвонка проводится в особо серьезных случаях, когда возникает выраженная недостаточность кровообращения в вертебробазилярном бассейне.
Это один из самых распространенных вариантов нарушений формирования позвоночника. Чаще всего встречается незаращивание дуг пятого поясничного или первого крестцового позвонков. Незаращивание дуг остальных позвонков и расщепление тела диагностируются редко. Расщепление позвоночного столба бывает закрытым и открытым. Чаще выявляют закрытое расщепление. Патология протекает без видимых изменений или проявляется в виде несильных болей в поясничном и крестцовом отделах.
При формировании рубцов в корешках нарушается чувствительность, по ходу иннервации сжатого нерва могут появиться парезы. Нарушаются сосудистый тонус и трофика кожи, возможно появление язвочек и отечности. Прогноз при закрытой форме расщепления, как правило, благоприятный. При своевременном лечении болезнь можно победить на ранней стадии сразу после появления ребенка на свет.
Основные методы лечения – это гимнастика, физиотерапия и массаж. Целью этих мероприятий является восстановление микроциркуляторного русла сосудов и обеспечение нормального роста ребенка.
Открытое расщепление позвоночного столба встречается редко. Болезнь диагностируют у одного среди полутора тысяч новорожденных детей. Это очень серьезное заболевание, которое сопровождается многими другими нарушениями (недоразвитие или патологическое формирование корешков и оболочек спинного мозга, дисплазия спинного мозга и другие). При особо опасных состояниях расщепляются не только позвонки, но и спинной мозг.
Через расщепленный позвонок выступают оболочки и вещество спинного мозга. На спинке у ребенка на уровне расщепления наблюдается грыжевое выпячивание, не покрытое кожей и мышцами. Грыжевой мешок может включать только оболочки спинного мозга (менингоцеле) либо оболочки вместе с веществом спинного мозга (менингомиелоцеле). Большие грыжи сопровождаются нарушением иннервации и трофики, двигательными дисфункциями.
Расщепление позвонков и другие аномальные состояния позвоночника диагностируют посредством компьютерной томографии. Магнитно-резонансная томография позволяет оценить состояние мягкотканых структур (межпозвонковые диски, связки, спинной мозг и др.). Лечение патологии проводится после рождения ребенка. Цель хирургического вмешательства – предупреждение дальнейшего повреждения нервной ткани и профилактика инфицирования.
Во время операции, которую проводят нейрохирурги, должен быть максимально закрыт дефект позвоночного столба: спинной мозг вместе с корешками помещается обратно в спинномозговой канал и покрывается мозговой оболочкой. В некоторых случаях устанавливают шунт, который обеспечивает слив лишнего ликвора.
Сращивание крестца с пятым поясничным позвонком и отъединение первого крестцового позвонка от крестца может протекать без каких-либо симптомов. При сдавливании корешков нарушается чувствительность, возникают парезы и нарушения трофики в иннервируемой области. Оба состояния могут привести к искривлению позвоночника, развитию спондилоартроза и остеохондроза, ухудшению кровоснабжения позвоночного столба, ограничению подвижности.
Аномалии развития позвоночника
Аномалии развития позвоночника представляют собой либо пороки эмбрионального развития, незавершение отдельных его этапов, либо повторение некоторых форм, присущих организмам на более низких ступенях филогенеза. Исходя из этих представлений, все многочисленные аномалии позвоночника подразделяют на 2 группы: аномалии онтогенетического значения и аномалии филогенетического значения (В. А. Дьяченко, 1949).
К первой группе относится ряд аномалий развития тел позвонков: щели и дефекты в телах, клиновидные позвонки (боковые и задние), аплазия тела позвонка и некоторые другие дефекты, в частности платиспондилия и микроспондилия. Сюда же входят аномалии развития дужек: щели дужек, аплазия половины дужки, аномалии межсуставного участка дужки (спон-дилолиз), аномалии развития отростков. В эту группу включаются также аномалии смешанного характера: аномалии сегментации как целых отделов позвоночника, так и смежных позвонков (блокирование) и недоразвитие отделов позвоночника и отдельных позвонков.
К аномалиям филогенетического значения относятся, в основном, численные аномалии в разных отделах позвоночника в связи с ассимиляцией соседних позвонков.
Явления ассимиляции наблюдаются во всех переходных областях позвоночника. Так, при аномалиях в черепно-шейной границе может быть два численных варианта: ассимиляция атланта (т. е. слияние его с затылочной костыо) и манифестация атланта (выделение его из элементов тела затылочной кости). В области шейно-грудной границы может быть дорсализация нижних шейных позвонков с образованием шейных ребер и, очень редко, цервика-лизация первого грудного позвонка (неразвитие первой пары ребер). Аномалии в пояснично-крестцо-вой области проявляются в форме сакрализации и люмбализа-ции. Могут быть численные аномалии на грудо-поясничной и крестцово-копчиковой границе.
Хотя в понятие «аномалия развития», в отличие от уродства, вкладывается представление об отклонениях от нормы, не оказывающих существенного влияния на функцию органа, в отношении позвоночника это не совсем оправдано. Существует ряд болезненных аномалий, которые дают выраженные нарушения функций спинного мозга и нервных корешков.
Аномалии развития тел позвонков — бабочковидный позвонок, задний и боковой клиновидные позвонки — связаны с пороками эмбрионального развития в бластомный период. Бабочковидный позвонок состоит из двух треугольных образований, вершинами обращенных друг к другу. На боковом снимке он представляется в виде клина, несколько смещенного кзади. Образование бабочковидного позвонка связано с отсутствием слияния парных хрящевых ядер из-за задержки обратного развития перихордальной перегородки.
Боковой клиновидный позвонок, или полупозвонок, является результатом развития только одной половины парной закладки позвонка. В некоторых случаях полупозвонки оказываются слитыми с одним из соседних нормальных позвонков. В грудном отделе полупозвонок часто имеет одностороннее ребро.
О., 34 года. Жалоб на боли в позвоночнике не предъявляет. При осмотре обнаружен небольшой сколиоз в нижнегрудном отделе. Подвижность позвоночника сохранена. На снимках выявляется сложная аномалия развития с наличием двух бабочковидных позвонков. Множественные синостозы между ребрами, выраженные вторичные дегенеративно-дистрофические изменения (рис. 87, а, б; рентгенограммы к части II см. на стр. 209-223).
На рис. 87, в представлена рентгенограмма позвоночника дочери больной О., 8 лет, у которой также выявляется сколиоз в нижнегрудном отделе беч каких-либо клинических проявлений. На снимках виден боковой клиновидный позвонок с добавочным ребром.
Задние клиновидные позвонки встречаются реже, их появление связано с аномалией сосудов. Недоразвитие сосудов, внедряющихся в тело позвонка спереди, ведет к тому, что не образуется переднее ядро окостенения и не развивается передний отдел тела позвонка. Клинически выявляется кифоз. Кроме статических нарушений, других проявлений при перечисленных изменениях в позвонках обычно не бывает. Полное отсутствие тела позвонка и другие аномалии встречаются редко и также клинического значения не имеют.
Наиболее часто встречающаяся аномалия развития дужек это так называемая spina bifida.
Понятие «spina bifida» распространяется на ряд анатомических изменений, связанных с нарушением формирования задних отделов дужек. Spina bifida чаще всего наблюдается в крестцовых и нижних поясничных позвонках, значительно реже в других отделах позвоночника. Известно, что костное замыкание дужек позвонков происходит уже после рождения ребенка и что наиболее поздно замыкаются дужки нижних поясничных и крестцовых позвонков. Последние бывают открыты до 6-12 лет. В некоторых случаях костного спаяния дужек вообще
Однако встречаются и другого типа щели задних отделов дужек, которые также именуются spina bifida, но представляют собой болезненные аномалии, а иногда и не совместимые с жизнью уродства. Сюда относятся рахишиз и кистозные формы. Рахишиз — это дефект задней стенки позвоночного канала, связанный с отсутствием смыкания медуллярной пластинки в трубку. Чаще всего при рахишизе одновременно имеется и массивный дефект мягких тканей спины, что делает плод нежизнеспособным. Подобная аномалия у взрослых крайне редка. Чаще наблюдаются кистозные формы spina bifida-дефекты задних частей дужек, сопровождающиеся кистовидными выпячиваниями, содержащими в себе оболочки мозга и элементы конского хвоста. При таких дефектах выявляется флюктуирующая припухлость в поясничном отделе, гипертрихоз, усиленная пигментация и рубцовые изменения кожи. В ряде случаев встречается болезненная spina bifida, сопровождающаяся трофическими расстройствами. При этих формах обнаруживаются спайки оболочек с краями дефекта, деформации конского хвоста и отдельных нервных стволов, спайки пучков конского хвоста, жировые опухолевидные массы внутри канала и даже небольшие менингоцеле. При миелографии и на внутрикостных венограммах в таких случаях (Шобингер, Крю-гер, Собель — Schobinger, Krueger, Sobel, 1961) выявлялось ненормально большое расстояние между задней поверхностью тел позвонков и передней стенкой дурального мешка, а также блок в эпидуральном венозном сплетении с обратным током крови.
Рентгенологически невозможно отличить щели, представляющие собой анатомические варианты, от щелей, сочетающихся с более глубокими пороками развития.
Из других аномалий развития дужек большое значение имеет незаращение в межсуставном участке дужки — спонди-лолиз.
Возникновение спондилолиза объясняется аномальным появлением в каждой половине дужки двух ядер окостенения, которые в дальнейшем не сливаются друг с другом. В результате в межсуставном участке остается соединительнотканная прослойка. Существует мнение, что спондилолиз может быть и приобретенным, являясь результатом костной перестройки в связи с усиленной нагрузкой на дужки нижних поясничных позвонков; в вышележащих отделах он наблюдается очень редко. Чаще всего аномалия бывает двухсторонней.
Спондилолиз никакими клиническими симптомами не проявляется, однако служит причиной развития спондилолистеза, т. е. смещения тела позвонка, корня дужки и верхних суставных отростков вперед. Соскальзывание позвонков вперед может быть и без спондилолиза, но в этих случаях оно связано с развитием деформирующего артроза в межпозвонковых суставах и с наклоном суставных фасеток кпереди. В таких случаях происходит подвывих или вывих в этих суставах и позвонок смещается вперед. Эта патология носит название псевдоспон-дилолистеза.
При горизонтальном варианте расположения суставных фасеток и при неполноценности межпозвонковых дисков возможно заднее смещение позвонка, так называемый задний парадоксальный спондилолистез. В редких случаях спонди-лолистез может быть результатом аплазии суставных отростков.
Развитию споидилолистеза всегда предшествуют дегенеративно-дистрофические изменения в нижележащем межпозвонковом диске; провоцирующим фактором могут быть тяжелые физические нагрузки и травмы.
Расщелины в дужках в выраженных случаях могут быть обнаружены на прямых и боковых снимках, но лучше всего они видны на снимках в косой проекции.
При спондилолистезе выраженной степени, когда позвонок не только смещается вперед, но даже сползает в полость малого таза, рентгенологическая и клиническая диагностика не представляет трудностей. При осмотре выявляется гиперлордоз поясничного отдела, прощупывается выстоящая верхняя площадка крестца. Крестец при этом располагается вертикально. На прямых снимках в таких случаях выявляется тень, накладывающаяся на верхний отдел крестца.
Небольшие степени споидилолистеза могут быть обнаружены только при тщательном анализе линии, соединяющей задние поверхности тел поясничных позвонков с передней стенкой сакрального канала. Если эта линия дает ступенеобразный выступ, наличие смещения позвонка несомненно. Иногда соотношение между телом L5 позвонка и верхней поверхностью крестца лучше улавливаются на косых снимках. Неврологически при сполдилолистезе могут быть боли, явления вторичного пояснично-крестцового радикулита.
С., 64 года. Жалобы на боли в пояснице, распространяющиеся по задней поверхности левой ноги. Болен около 15 лет, начало заболевания связывает с подъемом тяжестей. На снимках видно типичное для споидилолистеза нарушение соотношений между L5 и Si позвонками с небольшим смещением тела и передней части дужки вперед. Виден также дефект сращения дужки Lb — спондилолиз. Высота диска L5-Si снижена, что свидетельствует о наличии остеохондроза (рис. 89).
Аномалии развития суставных отростков включают в себя несколько форм: фрагментацию отростков, агенезию отростков, асимметрию величины и асимметрию расположения суставных площадок.
Особенно часто встречается последний вид аномалии. Расположение суставных фасеток в разных плоскостях носит название «аномалии тропизма». При такой аномалии затруднены движения позвоночника, развивается артроз межпозвонковых суставов, что в свою очередь ведет к болям (В. Л. Чаклин, 1961). Рентгенологически аномалия тропизма видна на задних и косых снимках.
Аномалии других отростков многочисленные, но не имеют особого клинического значения. Нужно только помнить о возможном неслиянии добавочных ядер окостенения в отростках и не трактовать их как результат перелома.
К аномалиям смешанного характера, по В. А. Дьяченко (1949). относятся аномалии сегментации, аплазия позвонков или целых отделов позвоночника.
Врожденные блоки позвонков являются результатом недоразвития диска. Сами по себе блоки позвонков не вызывают существенных нарушений функции и болей, однако в связи с нарушением статики могут вести к появлению в соседних отделах позвоночника вторичных дегенеративно-дистрофических изменений. На снимках выявляются два или несколько слившихся вместе позвонков с неизменной по сравнению с соседними позвонками костной структурой. Межпозвонковые диски на снимках могут быть не видны, но на томограммах, особенно при поперечном направлении размазывания во всех случаях выявляется хотя бы небольшой участок недоразвитого диска или замыкающих пластинок. На боковом снимке передняя поверхность костной массы, образованной за счет нескольких тел позвонков, представляется в виде вогнутой линии в связи с недоразвитием апофизов тел позвонков, смежных с аплазиро-ванным диском. Часто сливаются не только тела позвонков, но и дужки и остистые отростки. Блок позвонков может быть в любом отделе позвоночника, однако чаще встречается блок второго и третьего шейных позвонков.
П., 46 лет. Снрингомиелия. Жалоб на боли в шейном отделе позвоночника нет, все движения сохранены, осевая нагрузка безболезненна. На снимке виден костный блок между телами и дужками С2 и С3 позвонков, прослеживаются смежные замыкающие пластинки, структура сблокированных позвонков не изменена, В нижележащем* отделе — вторичные дегенеративно-дистрофические изменения (рис. 90).
Количество сблокированных позвонков может быть различным. Слияние большинства шейных позвонков в единую костную массу носит название синдрома Клиппеля — Файля.
Рентгенологически нужно дифференцировать блоки позвонков с последствиями туберкулезного и неспецифического спондилитов, а также с травмами.
Недоразвитие отделов позвоночника встречается редко и сопровождается другими пороками развития.
Из аномалий филогенетического значения для нейрорентге-нологии важными представляются изменения в черепно-шейной границе, выявление шейных ребер и переходных пояснично-крестцовых позвонков.
Анатомические наблюдения показывают, что при ассимиляции атланта происходит не только частичное или полное спая-ние дуг и боковых масс его с затылочной костыо, но и поворот его вокруг продольной оси. Этим самым резко меняется конфигурация верхнего отдела позвоночного канала, что приводит к деформации и сдавлению стволовой части мозга (рис. 91).
Выявление изменений в верхнешейном отделе позвоночника значительно облегчается применением томографии.
Шейные ребра чаще всего являются бессимптомным вариантом,, но могут давать и выраженные клинические нарушения. Возникновение шейных ребер связано с появлением на ранних стадиях эмбриогенеза самостоятельных закладок для ребер С7 позвонка, которые затем быстро исчезают. Шейные ребра представляются либо увеличенными, в виде орлиного клюва, поперечными отростками, либо образуется настоящее ребро, имеющее головку и шейку и сочленяющееся с телом и поперечным отростком С7 позвонка. Иногда головка и шейка отсутствуют, ребро соединяется с верхушкой поперечного отростка.
Шейные ребра вызывают значительные нарушения топографии соответствующего отдела. Меняется место прикрепления лестничной мышцы, появляется добавочная межреберная мышца, может сдавливаться плечевое сплетение, суживается промежуток, в котором проходит подключичная артерия. Все это иногда приводит к плекситам, могут наблюдаться сосудистые расстройства и нарушаться отток лимфы. Боли могут появиться также и вследствие артроза, развивающегося в добавочном ре-берно-позвонковом суставе.
Добавочные ребра могут встречаться и у L\ позвонка, однако клинического значения они не имеют.
В области пояснично-крестцовой границы нередко наблюдаются аномалии, связанные с нарушением численных отношений между отделами позвоночника. Эти аномалии могут выражаться в переходе первого крестцового позвонка в состав поясничных позвонков, либо в переходе пятого поясничного позвонка в состав крестца, либо в появлении добавочного шестого позвонка в поясничном или крестцовом отделах. Реже отсутствует один из позвонков поясничного отдела или крестца.
Таким образом, вместо 5 поясничных и 5 крестцовых позвонков, может быть 6 поясничных и 4 крестцовых, 4 поясничных и 6 крестцовых, 6 поясничных и 5 крестцовых, 5 поясничных и 6 крестцовых, 4 поясничных и 5 крестцовых и, наконец, 5 поясничных и 4 крестцовых позвонка. Такие численные аномалии клинического значения не имеют. Неврологические нарушения появляются в тех случаях, когда образуется переходный пояс-нично-крестцовый позвонок, т. е. такой позвонок, который имеет черты позвонка и поясничного и крестцового отделов. Степени переходности могут быть разные. Иногда на снимках видно лишь небольшое увеличение одного из поперечных отростков нижнего поясничного позвонка; в более выраженных случаях он приобретает форму крыла бабочки (рис. 92, а). При еще большей степени увеличения поперечный отросток образует или добавочный сустав с крестцом (так называемая «суставная сакрализация» — рис. 92, б), либо сливается с ним в единую костную массу (так называемая «костная сакрализация» — рис 92, в). Боли чаще всего наблюдаются при суставной сакрализации, так как со временем в области новообразованного сустава возникают явления артроза. При костной сакрализации
Принципы лечения
Начатое слишком поздно лечение аномалий позвоночника — это всегда равноценно необходимости применения хирургических методик. Этого стоит избегать, пока есть такая возможность.
Выше мы назвали восемь причин, почему не стоит откладывать лечение, а сейчас назовем восемь самых веских причин отдать предпочтение консервативному лечению (этими фактами будете руководствоваться не только вы, но и ваш лечащий врач).
- Причина 1: Безболезненность лечебных процедур относительно оперативных методов.
- Причина 2: Нет необходимости применять наркоз, в том числе и местную анестезию.
- Причина 3: Низкий процент рецидивирования заболевания.
- Причина 4: Отсутствие осложнений (вторичных инфекций, спаек, потери функции).
- Причина 5: Возможность откорректировать схему лечения в любой момент, если текущая не подходит.
- Причина 6: Лечение в амбулаторных условиях, без обязательной госпитализации и потери трудоспособности.
- Причина 7: Не нужно принимать курс антибактериальных средств (в отношении операций это обязательная мера).
- Причина 8: Возможность избежать появления постоперационных рубцов.
Выбор между безвредными и опасными методами очевиден. Если вам все же потребуется оперативное лечение, его назначат сразу. Наша задача — повысить ваше качество жизни и добиться ремиссии, вне зависимости от того, какой метод терапии нужно будет применить. Мы используем консервативные методы, эффективность которых зачастую выше эффективности хирургических вмешательств, но, если для выздоровления обязательна операция — это сразу же станет вам известно.
Лечение патологии
Терапию при аномалии тропизма разделяют на консервативную и оперативную. В программу первого, более щадящего метода, входит:
- постельный режим;
- медикаментозное обезболивание (новокаиновые блокады, прием НПВС);
- подводное вертикальное вытягивание;
- электрофорез с анальгетиками;
- УВЧ;
- введение биогенных стимуляторов;
- пояснично-крестцовое корсетирование;
- теплолечение парафином и горчичниками;
- массаж;
- ЛФК;
- курортное лечение сероводородными ваннами.
Хирургическое вмешательство показано при острых постоянных болях, нестабильности позвоночника, при неэффективности медикаментозного лечения и ЛФК. Заключается в задней либо, при необходимости, транспедикулярной фиксации позвонков. Послеоперационный период требует выполнение специальной физкультуры и определенного режима дня. Реабилитация длится приблизительно 1 месяц.
Диагностические мероприятия
Диагноз ставит хирург или ортопед. На рентгене выявляются количественные и морфологические аномалии, например, грудной кифосколиоз, обусловленный клиновидным позвонком L. Дифференциальные нарушения подтверждаются компьютерной томографией: метод позволяет получить трехмерное изображение позвонков и определить их плотность. Магнитно-резонансная томография используется для подтверждения незрелости костного синтеза, при которой отсутствует слияние ядер окостенения.
Что такое тропизм?
Аномалия тропизма не редкость, клиническая картина составляет примерно 20% пациентов. Для подтверждения диагноза проходят рентген, компьютерную и магнитно-резонансную томографии. Заболевание — врожденный вариант онтогенеза суставных отростков позвонков в результате их расположения в разных плоскостях. Не проявляясь при рождении и детском возрасте, болезнь достигает пика к верхней границе молодости. Дегенеративные изменения фасеточных суставов в сочетании с другими патологиями на фоне сужения межпозвоночного отверстия, которое наблюдается при тропизме, ведет к другим аномалиям развития позвоночного столба, таким как спондилоартроз, остеохондроз и спондилез. Такие сопутствующие патологии зачастую имеют те же причины возникновения.
Мы рекомендуем вам:
- Мануальную терапию. Этот метод обладает наибольшей эффективностью при правильном применении. Взгляните на график — в нем отражен процент больных с различными аномалиями позвоночника, которые отметили существенное улучшение самочувствие после 5-6 процедур мануальной терапии.
- Лечебную физкультуру. Упражнения подбираются индивидуально: с учетом того, что лечение аномалий всегда долгосрочно, для вас разработают схему, которой вы сможете придерживаться и после окончания лечения в клинике.
- Лечебный массаж. Для достижения стойкого эффекта нужно как минимум 10 процедур. Помните, что непрофессиональный массаж (особенно при нестабильности позвонков) может только усугубить заболевание. Лечебный массаж должен проводить квалифицированный специалист.
- Рефлексотерапию как средство облегчения состояния.
- Физиотерапевтические процедуры: мышечная стимуляция, вакуумная терапия, электрофонофорез.
- Фиксацию позвоночного столба, при помощи воротников Шанца и корсетов – при лечении большинства аномалий позвоночника это необходимый компонент.
Диагностика и лечение
Необходимость диагностики связана со схожестью симптоматики тропизма с другими аномалиями — переломами, обызвествлением связки, отрывом экзостоза.
Диагностирование проводится при помощи рентгена, МРТ и КТ (магнитно-резонансная и компьютерная томография). Лечение включает:
- полное снятие нагрузки с позвоночника;
- постельный режим с использованием щита;
- прогревание парафиновыми аппликациями;
- применение блокады новокаином;
- подводное вытяжение при вертикальном положении;
- корсетирование;
- использование электрофореза;
- занятия ЛФК;
- массаж.
По некоторым показаниям назначают сероводородные ванны для накопления биологически активных веществ, так как сероводород является сильным регенератором. При запущенной стадии болезни или неэффективности терапии одним из вариантов лечения становится операция по фиксации позвоночника в области поражения. Применяется такой вид терапии довольно редко.
Профилактика
Истинные причины появления аномалий позвоночника пока неизвестны. Риск возникновения подобных патологий у детей можно снизить, если женщина будет следить за состоянием своего здоровья в период беременности.
Для этого нужно:
- отказаться от вредных привычек, если они есть;
- следить за питанием — оно должно быть полноценным, с необходимыми витаминами и минералами;
- отдыхать;
- поддерживать умеренную активность на свежем воздухе.
Научно доказано, что прием фолиевой кислоты до беременности и в первом триместре снижает риск возникновения аномалий нервной системы, позвоночника и головного мозга у плода на 70%.
Несмотря на то что точные причины развития аномалий позвоночника неизвестны, в некоторой степени снизить риск возникновения внутриутробной патологии все же можно. Для предупреждения развития дефекта беременные женщины должны тщательно следить за здоровьем: отказаться от вредных привычек (если они есть), обеспечивать организму полноценный отдых и потреблять достаточное количество питательных веществ, витаминов и микроэлементов.
Прием любых лекарственных препаратов или БАДов допускается только по назначению врача. На стадии планирования ребенка следует проконсультироваться на тему рубеллиоза и токсоплазмоза.
Нетипичные аномальные изменения
Кроме данной классификации, выделяют многие другие неказуистические случаи аномалий. Большинство из них не имеют сильной опасности для человека и случаются как по причине врожденных отклонений, так и по генетической предрасположенности.
Синдром Клиппеля-Фейля
Под данным названием скрывается процесс, при котором срастаются между собой шейные позвонки. Ароморфоз приводит к укорачиванию шейного отдела, который вызывает сильную деформацию. Голова задирается вверх и кзади, что напоминает гордую стойку. Зона роста волос с головы опускается ниже на шею.
В некоторых случаях к сращению присоединяются не только шейные, но и первые несколько грудных позвонков. При сильном сращении возможна гипертрофия и деформация спинного мозга, которая приводит к проблемам в будущем. Кроме этого происходят деформации в развитии сосудов черепно-мозгового русла. Давление за счет уменьшенной длины артерий увеличивается, возможны внутричерепные отеки и травмы мягких оболочек.
Нервные корешки шеи сдавливаются, руки претерпевают ослабление, теряется чувствительность кожи шеи и плеч. Возможно развитие парезов. Подобные аномалии развития позвоночника обнаруживаются сразу при рождении, однако лечение только симптоматическое, поскольку процесс происходит внутриутробно.
Добавочные шейные ребра
Данная аномалия может не обнаруживаться у человека на протяжении всей жизни, поскольку ничем не мешают ему. Обнаружить могут случайно, проводя полное МРТ организма либо рентген шеи. Вырастает ребро как правило на 7 шейном позвонке, реже на 6. Присоединяются они к грудине. Для подобной аномалии характерно наличие более узкой и удлиненной грудины.
Симптомы почти отсутствуют, в некоторых случаях отмечают слабость верхних конечностей, нарушение нормальной циркуляции крови, которая выражается в наличии излишней потливости. При сжатии сонной артерии могут нарушаться функции кровообращения в черепе, понижаться давление – кожа лица будет синеть.
При обратном процессе – нарушения работы вен, может происходить отек кожи лица и шеи. В крайних случаях может развиваться слоновья болезнь – сильный отек кожи, сопровождаемый образованием огромных по размеру опухолевых мешков, которые заметны внешне и мешают жизни.
При этом, голова сильно тяжелеет и мышцы не могут её поддерживать, что характерно у грудных детей удушьем вследствие закидывания ее назад.
Спина Бифида
Данные аномалии развития позвоночника являются наиболее летальными из всех. Патология развития пояснично-крестцового отдела позвоночника проявляется ещё внутриутробно. Наиболее частыми поражаются 5 люмбальный и 1 сакральный позвонок, потому условно аномалию можно отнести к поясничным.
Суть заболевания в расщеплении дуги позвоночника, при которой она частично, либо полностью отсутствует. При этому задеваются окружающие ткани – мышечная оболочка и жировая клетчатка, при котором спинной мозг может вывалиться в виде мешочка наружу.
Выделяют 2 вида заболевания – закрытую форму и открытую. Закрытая форма протекает зачастую бессимптомно и может быть даже незаметная для человека до самой смерти. Часто сопровождается болями слабой интенсивности на уровне крестцово-поясничного сочленения. По ходу нервных корешков могут проявляться заболевания, защемления, дисплазии тканей.
В целом, прогноз для закрытой формы наиболее положительный. При наличии должно терапии заболевание можно победить на ранних стадиях после рождения ребенка. Лечение производят при помощи массажей, ЛФК и физиотерапии, восстанавливая микроциркуляторное русло сосудов и улучшая процессы развития тканей.
Открытое расщепление считается тяжелым, зачастую заканчивается летальным исходом. При этом случае образуется менингомиелоцеле – мешочек из кожи, лишенный подкожно-жировой клетчатки, наполненный спинным мозгом и спинномозговой жидкостью. Происходит нарушение трофики тканей спинного мозга, полностью разрушается развитие нервных корешков на данном участке. Дисплазия тканей приводит к отсутствию необходимых ядер, ребенок теряет возможность двигать нижними конечностями.
Кроме этого присутствует нарушение в работе кишечника и сфинктеров мочевого пузыря. Заметна слабость мышц спины, отсутствуют оболочки спинного мозга. Для лечения необходимо проведение диагностики на наличие дисплазии тканей мозга. Оперативному вмешательству данная аномалия не подлежит, лечение скорее носит характер поддерживающего и симптоматического.
Данные аномалии довольно редки и встречаются в среднем около 10 на 10000 детей, что составляет приблизительно 0.1%. На развитие аномалии сильно влияет образ жизни матери во время беременности – курение, употребление наркотических, токсических средств, алкоголя, наличие перенесенных болезней.
ПАТОЛОГИЯ ПОЗВОНОЧНИКА У ДЕТЕЙТРАВМЫ НОВОРОЖДЕННЫХ ПРИ РОЖДЕНИИ
Интранатальные травмы позвоночника и спинного мозга являются результатом воздействия механических факторов (избыточная тракция или ротация) при патологическом течении родов, приводящем к кровоизлиянию, растяжению, сдавлению и разрывам спинного мозга на различных уровнях. Позвоночник и его связочный аппарат у новорожденных более растяжим, чем спинной мозг, так как последний фиксирован сверху продолговатым мозгом и корешками плечевого сплетения, а снизу – конским хвостом.
В связи с этим повреждения чаще всего обнаруживают в нижнем шейном и верхнегрудном отделах, т. е. в местах наибольшей подвижности и прикрепления спинного мозга. Чрезмерное растяжение позвоночника зачастую приводит к опусканию ствола мозга и его вклинению в большое затылочное отверстие. Необходимо помнить, что спинной мозг при родовой травме может быть разорван, а позвоночник не поврежден, и при рентгенологическом обследовании патология не обнаруживается.
Нейроморфологические изменения в остром периоде сводятся преимущественно к эпидуральным и интраспинальным кровоизлияниям. Крайне редко наблюдаются повреждения позвоночника – это могут быть переломы, смещения или отрывы эпифизов позвонков. В дальнейшем происходит формирование фиброзных спаек между оболочками и спинным мозгом, фокальные зоны некроза и образование кистозных полостей, нарушение архитектоники спинного мозга.
Клинические проявления зависят от степени тяжести травмы и уровня поражения. В тяжелых случаях наблюдается выраженная картина спинального шока: вялость, адинамия, мышечная гипотония, арефлексия, диафрагмальное дыхание, слабый крик, анус зияет, мочевой пузырь растянут, ребенок напоминает больного с синдромом дыхательных расстройств. Резко выражен рефлекс отдергивания: в ответ на единичный укол нога сгибается и разгибается несколько раз во всех суставах (осциллирует), что является патогномоничным признаком поражения спинного мозга. Могут наблюдаться чувствительные и тазовые расстройства.
В дальнейшем различают два типа течения патологического процесса: иногда состояние спинального шока сохраняется и дети погибают от дыхательной недостаточности, но чаще явления спинального шока постепенно регрессируют, но у ребенка еще в течение нескольких недель или месяцев сохраняется гипотония. В этот период травмы определить четкий уровень поражения и соответственно разницу мышечного тонуса выше и ниже места травмы практически невозможно. Это объясняется незрелостью нервной системы, растяжением спинального мозга и корешков по всему длиннику, наличием множественных диапедезных кровоизлияний.
Вслед за тем гипотония сменяется спастикой: рефлекторная активность усиливается, ноги принимают положение «тройного сгибания», появляется выраженный симптом Бабинского. Неврологические нарушения в верхних конечностях зависят от уровня поражения, как при повреждении структур, участвующих в образовании плечевого сплетения, сохраняются гипотония и арефлексия, а если патологические изменения локализуются в среднешейном или верхнешейном отделах, то в верхних конечностях постепенно нарастает спастика.
Диагноз ставят на основании сведений об акушерском анамнезе (роды в тазовом предлежании), клинических проявлений, результатов обследования с помощью электромиографии, ядерно-магнитного резонанса. Травма спинного мозга может сочетаться с повреждением позвоночника, поэтому для уточнения диагноза необходимы проведение рентгенографии предполагаемой области поражения, исследование цереброспинальной жидкости.
Проводят иммобилизацию предполагаемой области травмы (шейный или поясничный отделы); в остром периоде проводят дегидратационную терапию (диакарб, триамтерен, фуросемид) и назначают противогеморрагические средства (викасол, рутин, аскорбиновую кислоту и др.). В восстановительном периоде показаны ортопедический режим, лечебная физкультура, массаж, физиотерапия, электростимуляция, из медикаментозных средств применяют алоэ, АТФ, дибазол, пирогенал, витамины группы В, галантамин, прозерин, ксантинола никотинат.
Если ребенок не погибает в остром периоде травмы спинного мозга, то прогноз заболевания и исход зависит от выраженности анатомических изменений. При стойких неврологических нарушениях дети будут нуждаться в длительной восстановительной терапии. Профилактика предполагает правильное ведение родов в тазовом предлежании и при дискоординации родовой деятельности, предупреждение гипоксии плода, применение кесарева сечения с целью исключения переразгибания его головки, выявление хирургически корригируемых поражений.
Отклонения от нормального формирования позвоночного столба весьма разнообразны и встречаются относительно часто. В зависимости от степени выраженности и тяжести вызываемых ими нарушений функций позвоночника и других отделов опорно-двигательного аппарата, эти отклонения подразделяются на варианты развития (не сопровождающиеся функциональными нарушениями), аномалии развития и уродства. Наиболее распространены такие виды вариантов развития позвоночника, как избыточная выраженность processus mamillaris и processus accessorius поперечных и суставных отростков поясничных позвонков и spina bifida posterior occulta. По данным ряда авторов, эти варианты с равной частотой встречаются как при различных деформациях позвоночника и проявлениях миелодисплазии, так и у практически здоровых людей.
Аномалии развития компонентов позвоночного столба разделяются на аномалии развития тел позвонков, задних их отделов, межпозвонковых дисков и аномалии численности позвонков.
Тела шейных позвонков состоят из двух половин – правой и левой; тела грудных и поясничных позвонков – из четырех частей: двух вентральных и двух дорсальных. Слияние их происходит на последних этапах антенатального развития. Аномалии развития тел позвонков могут являться следствием двух видов патологии энхондрального формирования: недоразвития или даже полной агенезии одной или двух частей тела, либо неслияния их между собой. В результате первого вида нарушения формирования тел позвонков происходит образование клиновидных позвонков и полупозвонков, первые из которых являются следствием недоразвития части тела, вторые – полной ее агенезии.
Диспластический процесс в обоих случаях захватывает две части тел поясничных и грудных позвонков (обе боковые или обе вентральные). Случаев недоразвития или агенезии двух дорсальных частей описано не было. Результатом второго вида нарушения формирования тел позвонков (неслияния отдельных его частей между собой) является spina bifida anterior – неслияние правой и левой половин тела позвонка при нормальном соединении передней и задней частей каждой из половин.
Выраженность дисплазии может колебаться в широких пределах (от полной разъединенности половинок тела позвонка до сохранения только небольшого углубления по его вентральной поверхности). Умеренно выраженное неслияние, распространяющееся от вентральной поверхности в дорсальном направлении на глубину не более 1/2 сагиттального размера тела позвонка, обозначается термином «бабочковидный позвонок», полная разъединенность правой и левой половин – термином «spina bifida anterior totalis».
Рентгенологические признаки боковых полупозвонков и глубокой spina bifida anterior: в первом случае на задних рентгенограммах выявляется только одна половина тела позвонка, а пространство, соответствующее должному расположению второй его половины, выполнено частично телами верхнего и нижнего, смежных с аномальным, позвонков, частично изображением связанных с ними межпозвоночных дисков.
Рентгенологическим признаком неслияния правой и левой половин тела позвонка на значительном протяжении является вертикальная полоска просветления по средней линии тела позвонка на задних рентгенограммах. Высота обеих половин тела позвонка может быть как одинаковой, так и различной. Это зависит от того, имеется ли, кроме spina bifida anterior, отставание в развитии одной из половинок тела позвонка или нет. Задний отдел аномального позвонка прослеживается полностью.
Этими же рентгенологическими признаками проявляется тотальная spina bifida anterior, частичное расщепление тела позвонка, и достоверное разграничение этих двух состояний возможно только в том случае, когда первое из них сочетается с разнонаправленным листезом разъединенных половинок тела позвонка. Признаками такого спондилолистеза является выступание наружных контуров тела аномального позвонка кнаружи от линии, которая соединяет центральные отделы боковых поверхностей тел выше– и нижележащего позвонка, а также ширина центрального диастаза более двух миллиметров.
Задние полупозвонки лучше всего выявляются на рентгенограммах, произведенных в боковой проекции, и характеризуются рентгенологическими признаками, сходными с признаками боковых полупозвонков. При рентгенанатомическом анализе выявляется только задняя половина тела аномального позвонка, а пространство, соответствующее нормальному расположению его переднего отдела, выполнено телами смежных с аномальным позвонков, разделенных полосой просветления, являющейся отображением межпозвоночного диска.
Высота комплектного заднего полупозвонка может равняться высоте тел смежных с ним позвонков, но, как правило, она намного ниже. Кзади от тени полупозвонка отмечается изображение обеих половин дуг с двумя парами верхних и нижних суставных отростков и остистым отростком. Рентгенодиагностика задних полупозвонков представляет трудности в связи со схожестью характеризующих его признаков с рентгенологической картиной туберкулезного спондилита, а также доброкачественных и злокачественных опухолей и других деструктивных процессов. Наличие четкой и ровной замыкающей пластинки по переднему контуру тела полупозвонка является основным отличительным признаком аномалии развития.
Причины появления
Среди выявленных пороков развития пояснично-крестцового отдела ведущее место занимает тропизм позвоночника. Факторы формирования остаются невыясненными. Аномалия появляется внутриутробно на этапе физиологического развития плода. Причиной костных деформаций позвоночника служит нарушение эмбрионального роста тканей скелета и спинного мозга. Влияние на появление патологии образ жизни матери (курение, алкоголь), прием медикаментов, перенесенные заболевания во время беременности и генетика служит предметом для научных исследований.
Нервная субстанция выделяет вещества, на которые негативно реагируют хондробласты (молодые клетки хрящевой ткани). Это защищает от окружающих костных структур нервные ткани.
Вопрос-ответ
Какие бывают аномалии позвоночника?
Синдром Клиппеля-Фейля или укорочение шеи Синдром шейных ребер Расщепление позвонков Сращение крестцового отдела с пятым поясничным позвонком Клиновидная форма позвонков
Какие бывают патологии позвоночника?
Протрузия диска Протрузии дисков не являются редкостью и довольно часто визуализируются при МРТ исследовании или КТ исследовании. Остеохондроз Синдром фасеточных суставов Фораминальной стеноз Стеноз позвоночного канала Грыжа межпозвоночного диска Радикулопатия Пояснично-крестцовый радикулитЕщё
В каком возрасте полностью формируется позвоночник?
Начало формирования позвоночника приходится на 16-ый день внутриутробного развития, когда происходит образование его зачатков, а полностью заканчивается только к 20-22 годам жизни человека.
Что такое врожденный порок развития позвоночника?
Врожденные аномалии развития позвоночника – не частое явление, но способное стать причиной возникновения многих патологий опорно-двигательного аппарата. Они представляют собой образовавшиеся еще на этапе внутриутробного развития изменения числа или конфигурации позвонков.
Советы
СОВЕТ №1
Регулярно проводите осмотры у педиатра и ортопеда. Раннее выявление аномалий развития позвоночника может значительно улучшить прогноз и эффективность лечения. Не пренебрегайте плановыми осмотрами, особенно если у вашего ребенка есть предрасположенность к заболеваниям опорно-двигательного аппарата.
СОВЕТ №2
Обратите внимание на физическую активность вашего ребенка. Упражнения на растяжку и укрепление мышц спины могут помочь предотвратить или уменьшить проявления аномалий. Выбирайте занятия, которые развивают гибкость и силу, такие как плавание или йога.
СОВЕТ №3
Следите за осанкой вашего ребенка. Научите его правильно сидеть и стоять, а также использовать удобные и поддерживающие стулья и матрасы. Правильная осанка помогает снизить нагрузку на позвоночник и может предотвратить развитие аномалий.
СОВЕТ №4
Обсуждайте с врачом возможные генетические факторы. Если в вашей семье были случаи аномалий развития позвоночника, важно сообщить об этом врачу. Это поможет в более тщательном мониторинге и принятии мер по профилактике.