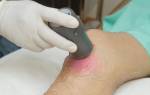
Лимфаденопатия – это патологическое состояние, характеризующееся увеличением лимфатических узлов и являющееся одним из ведущих симптомов многих заболеваний.
Примерно у 1% пациентов со стойкой лимфаденопатией в ходе медицинского обследования выявляют злокачественные новообразования.
Лимфатические узлы представляют собой периферические органы лимфатической системы. Они играют роль своеобразного биологического фильтра, очищающего лимфу, поступающую в них от конечностей и внутренних органов. В теле человека существует порядка 600 лимфатических узлов. Однако пропальпировать можно только паховые, подмышечные и подчелюстные лимфоузлы, т. е. те, что расположены поверхностно.
Этиология
Выяснить точную причину лимфаденопатии можно только после проведения соответствующих исследований. Наиболее частыми причинами увеличения лимфоузлов может быть следующее:
- вирусные заболевания;
- инфицирование лимфоузла;
- травмы и болезни соединительной ткани;
- сывороточная болезнь (действие медикаментозных препаратов);
- грибок;
- инфекционные заболевания, которые угнетают иммунную систему.
У ребёнка чаще всего развивается лимфаденопатия брюшной полости. Причиной этому служит бактериальное и вирусное инфицирование организма. Лимфаденопатия у детей требует немедленного осмотра терапевта, так как симптомы могут указывать на тяжёлый инфекционный недуг.
Лимфаденопатия шейных лимфоузлов представляет собой увеличение лимфатических узлов в области шеи, что может быть признаком различных заболеваний. Врачи отмечают, что это состояние часто связано с инфекциями, воспалениями или даже онкологическими процессами. У взрослых лимфаденопатия может возникать при простудах, гриппе, инфекциях верхних дыхательных путей, а также при более серьезных заболеваниях, таких как туберкулез или лимфома. У детей чаще всего причиной увеличения лимфоузлов становятся вирусные инфекции, такие как мононуклеоз.
Лечение лимфаденопатии зависит от ее причины. В большинстве случаев, если увеличение узлов вызвано инфекцией, достаточно симптоматической терапии и наблюдения. Врачи подчеркивают важность своевременной диагностики: при подозрении на серьезные заболевания может потребоваться биопсия или дополнительные исследования. Важно, чтобы родители не игнорировали симптомы и обращались за медицинской помощью, особенно если лимфоузлы остаются увеличенными длительное время или сопровождаются другими настораживающими симптомами.

Причины
Вызвать лимфаденопатию могут разные заболевания:
- вирусные (ОРВИ, цитомегаловирусная инфекция, ВИЧ-инфекция, корь, краснуха, ветряная оспа);
- грибковые поражения (актиномикоз, гистоплазмоз);
- бактериальные (туберкулез, сифилис, бруцеллез) инфекционные заболевания;
- паразитарные болезни (лямблиоз, токсоплазмоз, токсокароз);
- хламидиоз (относится к ЗППП);
- онкология (злокачественные новообразования и их метастазы);
- травмы;
- аллергические состояния, реакция на введение препаратов (сывороточная болезнь);
- заболевания внутренних органов (саркоидоз), эндокринные болезни (аутоиммунный тиреоидит), системные заболевания (красная волчанка, ревматоидный артрит).
Симптоматика
Помимо патологического изменения лимфоузлов, можно наблюдать дополнительные симптомы. Характер их проявления зависит от того, что послужило причиной развития такой патологии. В целом можно выделить такие симптомы:
- высыпания на коже;
- повышенная температура;
- усиленное потоотделение (особенно ночью);
- приступы лихорадки;
- увеличение спленомегалия и гепатомегалия;
- резкая потеря веса, без видимых на то причин.
В большинстве случаев увеличение лимфоузлов является маркером других сложных заболеваний.
Лимфаденопатия шейных лимфоузлов — это увеличение лимфоузлов в области шеи, которое может свидетельствовать о различных заболеваниях. Люди часто отмечают, что такие изменения могут быть связаны с инфекциями, воспалительными процессами или даже онкологическими заболеваниями. При появлении симптомов, таких как болезненность, отечность или покраснение, важно обратиться к врачу для диагностики.
Лечение зависит от причины лимфаденопатии. У взрослых и детей оно может включать антибиотики при инфекциях, противовоспалительные препараты или даже хирургическое вмешательство в случае опухолей. Важно помнить, что самостоятельное лечение может быть опасным, и только специалист может назначить адекватную терапию. Регулярные осмотры и внимание к своему здоровью помогут избежать осложнений и своевременно выявить серьезные заболевания.
Воспаление легочных лимфоузлов
Данная ситуация является довольно частой находкой при рентгенографии. Лимфаденопатия легких – это частный случай поражения лимфоузлов средостения. Подобный симптом может говорить о развитии такого опасного заболевания, как рак легких. Обычно эта патология встречается у людей старшего возраста, курящих или же работающих на вредных предприятиях. Не исключено развитие туберкулеза или саркоидоза – в обоих случаях лимфаденопатия легких является одним из самых первых симптомов. При банальной пневмонии и бронхите также происходит изменение лимфатических узлов. Для более точной диагностики следует сделать снимок пораженного органа в двух проекциях, а также обязательно посетить фтизиатра или онколога.
Генерализованная лимфаденопатия
Генерализованная лимфаденопатия считается наиболее сложной формой заболевания. В отличие от локальной, которая затрагивает только одну группу лимфоузлов, генерализованная лимфаденопатия может поражать любую область человеческого организма.
Генерализованная лимфаденопатия имеет следующую этиологию:
- аллергическое заболевание;
- аутоиммунные процессы;
- острые воспалительные и инфекционные недуги.
Если увеличение лимфатических узлов наблюдается при хроническом инфекционном недуге, то подразумевается персистирующая генерализованная лимфаденопатия.
Наиболее часто патологический процесс затрагивает узлы в непересекающихся зонах — в передней и задней шейной цепочке, в подмышечной и забрюшинной области. В некоторых случаях увеличение лимфоузлов возможно в паховой области и в надключичной.
Чаще всего диагностируется лимфаденопатия шеи. Шейная лимфаденопатия может указывать на недуги, вызванные недостаточной или чрезмерной выработкой гормонов или болезни онкологического характера.
Хроническая лимфаденопатия шеи
Причина такого вида заболевания кроется в первичном очаге. Иногда требуется удаление миндалин, т. к. источником разрастания лимфоидной ткани служит хронический тонзиллит. Далее применяются физиотерапевтические процедуры, которые подходят только для лиц, нестрадающих онкологическим процессом.
Хронический тонзиллит часто встречается у детей. Однако бытует мнение, что за миндалины нужно бороться. Именно поэтому их удаление осуществляется только тогда, когда другие методы терапии не принесли каких-либо существенных результатов.
Реактивная лимфаденопатия
Реактивная лимфаденопатия — это реакция организма на инфекционные заболевания. Поражаться может любое количество лимфатических узлов. Симптоматика при этом не выражена, болезненных ощущений нет.
Стадии развития болезни
По сроку давности лимфаденопатию условно можно разделить на такие группы:
- острая;
- хроническая;
- рецидивирующая.
Кроме этого, любая форма лимфаденопатии может принимать как опухолевую, так и неопухолевую форму. Однако любая из них является опасной для жизни человека.
Характерная локализация поражений
В организме человека более 600 лимфоузлов, поэтому патологический процесс может развиться практически в любой системе человеческого организма. Но наиболее часто поражения диагностируются в следующих местах:
- брюшная полость;
- молочные железы;
- область средостения;
- паховая область;
- лёгкие;
- подчелюстная область;
- область подмышек;
- шея.
Каждый из этих типов патологии свидетельствует о фоновом заболевании. Нередко это онкологический недуг. Установить точные причины образования такого патологического процесса можно только после полной диагностики.
Диагностика лимфаденопатии
Чтобы лечение стало эффективным, нужно правильно установить причину возникновения лимфаденопатии. Это под силу исключительно квалифицированному врачу. Чтобы установить всю клиническую картину заболевания, специалист проводит первичный осмотр, включающий пальпацию увеличенных лимфоузлов. Так возникает шанс определить их плотность, консистенцию тканей, степень сродства с соседними тканями, а также подвижность, температуру, количество жидкости в узле, наличие болевого синдрома. Если болевой синдром есть, изучается его степень и распространение. Далее врач даёт направление на клиническое обследование и анализы:
- Анализ биологических жидкостей организма:
- Общий анализ крови – определение уровня лейкоцитов, соотношение между группами лимфоцитов, соотношение общей массы лейкоцитов по отношению к другим клеткам крови.
- Анализ крови на аллергены.
- Исследования крови на онкологические маркеры.
- Общий анализ мочи может определить начало системной волчанки, подагры, наличие вирусных инфекций, грибков, бактерий типа кишечной палочки.
- Диагностическая пункция лимфоузла – через прокол шприцем забирается жидкость и помещается на предметное стекло. В норме в препарате будут находиться только макрофаги и лимфоциты. Если есть нейтрофилы, в организме идёт воспалительный процесс, если есть онкология – в препарате будут присутствовать атипичные клетки. Также исследуется жидкость из увеличенного узла на степень чувствительности к препаратам противомикробного назначения.
Взятие биопсии
- Компьютерная или магнитно-резонансная томография назначается для того, чтобы исключить онкологические заболевания. А если такие имеются, с помощью исследования определяются границы очага поражения и наличие метастазов.
- Ультразвуковое исследование сосудов или ультрасонография – показывает консистенцию и наличие жидкости в лимфоузле, степень соединения узла с окружающими тканями, срастаются ли между собой лимфоузлы группы. Гнойные воспалительные увеличения шейных узлов покажут на ультразвуковом исследовании отсутствие кровотока в этих областях.
- Гистологическое исследование тканей лимфатических узлов или биопсия. Назначается для выявления злокачественных образований, метастазов или наличия деструктивных явлений в ткани, как при туберкулёзе.
- Флюорография назначается для исключения туберкулёза.
После получения результатов анализов лечащий врач может назначить лечение либо направить к специалисту узкого профиля: к пульмонологу, иммунологу, онкологу, гематологу. Такой врач скорректирует лечение, может назначить дополнительные исследования.
Лимфаденопатия брюшной полости
Увеличение узлов в брюшной полости свидетельствует об инфекционном или воспалительном заболевании. Реже такой патологический процесс выступает маркером онкологического или иммунологического недуга. Симптомы, в этом случае, соответствуют вышеописанным пунктам. У ребёнка перечень может добавляться такими симптомами:
- повышение температуры ночью;
- слабость и недомогание;
- тошнота.
Диагностика, при подозрении на поражение брюшной полости, начинается со сдачи лабораторных анализов:
- биохимический и общий анализ крови;
- общий анализ мочи.
Особенное внимание при диагностике уделяется анамнезу и возрасту пациента, так как некоторые недуги присущи только ребёнку.
Лимфатические сосуды и узлы брюшной полости
Лечение
Основной курс лечения при поражении брюшной полости направлен на локализацию патологического процесса и прекращение роста опухоли. Поэтому применяют химио- и радиотерапию. По окончании курса назначается общеукрепляющая терапия для восстановления иммунной системы. Если лечение такого плана не приносит должных результатов или развивается патология неясного патогенеза, то производится хирургическое вмешательство — поражённый лимфатический узел полностью удаляется.
Методы воздействия
Необходимо лечить заболевание, вызвавшее лимфаденопатию. Если это метастаз опухоли или первичный онкологический процесс, то по назначению онколога проводится химиотерапия, лучевая терапия, операция или их сочетание.
При воспалительных процессах, как правило, проводят:
- курс антибиотикотерапии в таблетках или уколах (если бактериальная инфекция);
- противогрибковое лечение (если причина воспаления – грибок);
- противовирусное воздействие при вирусной инфекции;
- противовоспалительную, обезболивающую терапию (препараты группы НПВС – кеторол, анальгин, ортофен, диклофенак, бутадион, нурофен);
- местное применение антисептиков (полоскание горла, промывание пазух носа);
- физиотерапия (при онкологии она противопоказана) – УВЧ на область увеличенных лимфатических узлов;
- укрепление иммуннитета;
- при нагноении лимфатического узла иногда проводят его вскрытие и удаление гнойника.
Удаление миндалин проводят только тогда, когда все консервативные меры терапии исчерпаны и не приносят положительного результата. Доказано, что, кроме барьерной функции, на пути микробов миндалины играют существенную роль в созревании яичников у девочек. Их раннее удаление может привести к отставанию полового созревания. В дальнейшем, в зрелом возрасте, у таких женщин могут возникнуть проблемы с вынашиванием ребенка.
При аллергических состояниях, ставших причиной лимфаденопатии, назначают антигистаминные препараты, проводят элиминацию (удаление) аллергена.
При ВИЧ инфекции оценивают иммунный статус больного (проводят путем определения уровня CD4 клеток), при необходимости (снижении уровня CD4 клеток ниже определенного уровня) проводят антиретровирусную терапию, направленную на подавление вируса иммунодефицита человека.
При механических травмах, ставших причиной лимфаденопатии, назначают обезболивающие средства, покой, при необходимости делают операцию.
Лимфаденопатия молочной железы
Увеличение лимфатических узлов молочной железы может указывать на опасное онкологическое заболевание, в том числе и рак. Поэтому при наличии таких симптомов, следует незамедлительно обратиться к врачу.
В этом случае стоит отметить характер проявления опухоли. Если увеличение узлов наблюдается в верхней части молочной железы, то можно предположить доброкачественное образование. Однако практически любой доброкачественный процесс может переродиться в злокачественную опухоль.
Увеличение узлов в нижней области молочной железы может указывать на образование злокачественного процесса. Следует незамедлительно обратиться к доктору.
Увеличение лимфатических узлов в области молочных желез визуально можно легко заметить. Как правило, образования замечает сама женщина. Болезненных ощущений не наблюдается.
Любое постороннее образование в области молочных желез как женщины, так и мужчины, требует немедленного осмотра профильным врачом, для уточнения диагноза и корректного, своевременного лечения. Чем раньше обнаружится болезнь, тем больше шансов на положительный результат. Особенно, что касается внутригрудных патологических изменений.
В чем опасность, прогноз
Как и любая болезнь, лимфаденопатия шейных лимфоузлов имеет свои риски. При адекватном и, главное, своевременном лечении опасность развития осложнений минимальная. Если затягивать с лечением неспецифической лимфаденопатии возможно развитие:
- разложения узла, как следствие гнойного процесса;
- образования абсцессов и свищей;
- травмирования сосудов, как следствие — кровотечение;
- застоя лимфы;
- сепсиса.
Развитие хронической лимфаденопатии происходит по причине нарушения работы иммунитета. То есть основная угроза в этом случае — даже не воспаление лимфоузлов, а риск генерализации процесса из-за того, что защитные силы организма ослабли.
Нарушение функционирования лимфатического узла может привести к застою лимфы — лимфостазу. В народе эту болезнь называют слоновьей. В результате нарушения оттока лимфы, она собирается в одном участке (чаще конечности), что приводит к увеличению размеров части тела.
Опасность специфической лимфаденопатии обуславливается основным заболеванием. В этом случае увеличенные лимфоузлы — это, скорее, симптом, чем болезнь. Если у вас диагностирована такая форма заболевания следует немедленно приступить к лечению и постараться не заразить своих близких.
Лимфаденопатия средостения
Лимфаденопатия средостения, по статистике, диагностируется у 45% больных. Чтобы понимать, что из себя представляет патология, следует уточнить, что такое средостения.
Лимфатические сосуды и узлы средостения
Средостения – это анатомическое пространство, которое образуется в полости грудной клетки. Спереди средостение закрыто грудной клеткой, а сзади позвоночником. По обеим сторонам от этого образования расположены плевральные полости.
Патологическое увеличение узлов в этой области разделяют на такие группы:
- первичные увеличения лимфоузлов;
- злокачественные опухоли;
- поражение органов, расположенных в области средостения;
- псевдоопухолевые образования.
Последнее может быть обусловлено пороками при развитии крупных сосудов, тяжёлых вирусных и инфекционных заболеваниях.
Симптоматика
Лимфаденопатия средостения имеет хорошо выраженную клиническую картину. Во время развития такого патологического процесса наблюдаются такие симптомы:
- резкие, интенсивные боли в области грудной клетки, которые отдают в шею, плечо;
- расширенные зрачки или западание глазного яблока;
- осиплость голоса (чаще наблюдается при хронической стадии развития);
- головные боли, шум в голове;
- тяжёлая проходимость пищи.
В отдельных случаях может наблюдаться синюшность лица, набухание вен на шее. Если болезнь имеет хроническую стадию развития, то клиническая картина более развёрнута:
- повышенная температура;
- слабость;
- отёк конечностей;
- нарушение ритма сердца.
У ребёнка может сбиваться дыхание и наблюдается повышенное потоотделение, особенно ночью. Если проявились такие симптомы, то требуется немедленно госпитализировать ребёнка.
Лечение патологии
Чтобы справиться с заболеванием нужно устранить его истинную причину. Следовательно, терапия предполагает:
- при инфекциях, обусловленных вирусами — применение противовирусных медикаментов, стимуляторов иммунитета;
- в случае бактериальных патологий — использование антибактериальных средств;
- при грибковых и паразитарных поражениях — назначение препаратов, направленных против возбудителей заболевания;
- в случае аллергии — применение антигистаминных средств;
- при локализации первичного очага в глотке или носу — промывания и полоскания;
В случае обнаружения туберкулеза обычно назначаются Изониазид, Этамбутол и т.д (в стационарных условиях). Хирургическое иссечение лимфоузлов целесообразно только при гнойном поражении. Возможно применение витаминно-минеральных комплексов, физиотерапевтических процедур,средств народной медицины.
Чаще всего лимфаденопатия, если были устранена причина ее появления, самопроизвольно проходит в течение 4-6 недель. Если по истечении указанного времени состояние образований не нормализуется, то требуется проведение биопсии. Когда отклонение от нормы сопровождается болезненностью, назначаются препараты, купирующие болевой синдром.
У детей образования могут довольно долго иметь увеличенные размеры, что не является патологией и требует только наблюдения.
Лимфаденопатия лёгких
Увеличенные лимфоузлы лёгких сигнализируют о текущем фоновом заболевании. Не исключается, в этом случае, и образование метастаз (рак лёгких). Но ставить такой диагноз самостоятельно, по одним только первичным признакам, не стоит ни в коем случае.
Одновременно с увеличением лимфатических узлов лёгких, может образоваться такой же патологический процесс в области шеи и средостения. Клиническая картина такова:
- кашель;
- боль при глотании;
- затруднённое дыхание;
- повышенная температура, особенно ночью;
- боль в области грудной клетки.
Поражение лёгких может быть обусловлено тяжёлым инфекционным заболеваниям – туберкулёзом, саркоидозом и перенесёнными травмами. Также не следует исключать курение и чрезмерный приём алкоголя.
Виды
В зависимости от количества вовлеченных в патологический процесс лимфатических узлов выделяют следующие виды лимфаденопатии:
- локализованная – увеличение одного лимфатического узла;
- регионарная – увеличение нескольких лимфоузлов, располагающихся в одной-двух смежных анатомических областях, например, подмышечная лимфаденопатия;
- генерализованная – увеличенные лимфоузлы локализуются в нескольких несмежных анатомических областях, например, паховая и шейная аденопатия.
Локализованные лимфаденопатии встречаются значительно чаще (в 75% случаев), чем регионарные или генерализованные. Примерно у 1% пациентов со стойкой лимфаденопатией в ходе медицинского обследования выявляют злокачественные новообразования.
В зависимости от этиологического фактора лимфаденопатия бывает:
- первичная – вызывается первичными опухолевыми поражениями лимфатических узлов;
- вторичная – инфекционная, медикаментозная, метастатическая (вторичный опухолевый процесс).
В свою очередь, инфекционная лимфаденопатия подразделяется на специфическую (обусловлена туберкулезом, сифилисом и другими специфическими инфекциями) и не специфическую.
К развитию паховой лимфаденопатии обычно приводят инфекции, передающиеся половым путем, а болезнь кошачьей царапины сопровождается подмышечной или шейной лимфаденопатией.
По длительности клинического течения выделяют лимфаденопатию острую и хроническую.
Подчелюстная патология
Подчелюстная лимфаденопатия чаще всего диагностируется у детей дошкольного возраста и подростков. Как показывает медицинская практика, в большинстве случаев такие изменения временны и не несут угрозы жизнедеятельности ребёнка. Но это не значит, что на такие симптомы не следует обращать внимание. Причиной увеличения лимфоузлов может служить опасное онкологическое образование. Поэтому визит к терапевту откладывать не стоит.
Увеличение лимфатических узлов в подчелюстной области слева
Причины нарушения
Разобравшись, как проявляется шейная лимфаденопатия и что это такое, следует знать причины увеличения шейных лимфоузлов. К ним относят:
- инфекции;
- грибковые заболевания;
- аутоиммунные заболевания;
- туберкулез;
- сифилис;
- хронические воспалительные заболевания.
Среди инфекций выделяют различные бактерии и вирусы, которые приводят к сильному снижению иммунной защиты. В целом, увеличение узлов на шее может быть связано с абсолютно любыми инфекционными заболеваниями, включая ОРВИ и грипп.
Обратите внимание! Причину увеличения локальных узлов необходимо искать в непосредственной близости от шеи. Необходимо исключить тонзиллит, отит, гайморит и другие заболевания лор-органов.
Системные микозы приводят к ослаблению иммунитета и могут стать причиной проявления лимфаденопатии. В этом случае необходимо исключить грибковые поражения органов дыхания, горла, носа, слухового прохода.
Двусторонняя шейная лимфаденопатия может развиваться на фоне аутоиммунных заболеваний, например, системной красной волчанки или ревматоидного артрита. Кроме того, реактивный артрит у детей может сопровождаться этим же симптомом.
Туберкулез
Лимфаденопатию шейных лимфоузлов может вызывать палочка Коха (туберкулез)
Увеличение шейных узлов лимфатической системы – типичный симптом туберкулеза. Причем лимфаденопатия часто проявляется на ранней стадии, когда туберкулез протекает в скрытой форме, поэтому других симптомов может не наблюдаться. По МКБ-10 патология обозначается кодами А15-19. Эта болезнь очень заразна и опасна, поэтому при появлении первых симптомов необходимо посетить врача. Патологию вызывает палочка Коха, которая очень быстро вырабатывает устойчивость к антибактериальным препаратам, в связи с чем болезнь не следует лечить самостоятельно.
Хронический и острый тонзиллит
По МКБ-10 болезнь обозначается кодом J35. Заболевание характеризуется воспалением и увеличением небных миндалин, сильными болями в горле и при проглатывании, общим недомоганием. В острой форме присутствует бактериальное воспаление и наблюдается высокая температура. С этим заболеванием очень часто сталкиваются дети. Хроническая форма тонзиллита характеризуется частыми обострениями на фоне снижения иммунитета.
Детские инфекционные заболевания
Увеличение шейных лимфатических узлов – это типичный симптом таких заболеваний, как корь, краснуха, ветрянка. Все эти болезни относятся к детским, так как болеют ими преимущественно в детском возрасте, а затем вырабатывается иммунитет. Симптомы проявляются высыпаниями на коже, высокой температурой, сильным зудом, общим недомоганием. Точная симптоматика зависит от типа инфекционного заболевания. Например, при ветрянке наблюдается пузырьковая сыпь, при краснухе – узелковая. Специфического лечения этих болезней нет, проводится симптоматическая терапия.
Иммунопатологические процессы
Лимфаденопатия на шее может появиться в ответ на различные иммунопатологические процессы. Причиной может выступать пищевая аллергия, специфическая реакция на инфекционный агент (в т.ч. реактивный артрит), медикаментозная аллергия. Выявить точную причину может только врач. Как правило, аллергические формы лимфаденопатии развиваются очень быстро, буквально через несколько часов после контакта с аллергеном или приема медикамента.
К иммунопатологическим процессам также относятся хронические заболевания, такие как ревматоидный артрит и системная красная волчанка. Эти патологии характеризуются поражением соединительной ткани вследствие нарушения работы иммунитета.
Злокачественные новообразования
Лимфоузлы шеи очень остро реагируют на любые патологические процессы, поэтому при лимфаденопатии этих узлов необходимо исключить злокачественные новообразования. Их увеличение может быть связано с раком внутренних органов и проявляться как реакция иммунитета. В самых тяжелых случаях узлы увеличиваются из-за распространения метастазов при запущенном раке. В первую очередь следует исключить злокачественные процессы в расположенных рядом органах: щитовидной железе, трахее, горле.
Подмышечная лимфаденопатия
Подмышечный тип патологии (аксиллярная лимфаденопатия) может развиться даже из-за травмы руки или инфекционного заболевания. Но воспаление подмышечных лимфоузлов может свидетельствовать о воспалении молочной железы. Поэтому визит к терапевту откладывать не стоит.
Как показывает статистика, именно увеличение лимфоузлов в подмышечной области и в молочных железах является первым признаком появления метастаз в теле молочной железы. Если своевременно обнаружить недуг, то шансы на полное излечение от рака молочной железы существенно возрастают.
Постановка диагноза
Только врач сможет достоверно определить причину увеличенных лимфоузлов на шее и прописать необходимое лечение
Разобравшись, что такое лимфаденопатия шейных лимфоузлов, следует не затягивать с визитом к врачу. Провести первичный осмотр может как отоларинголог, так и врач широкого профиля – терапевт. После физикального обследования и сбора анамнеза пациента направят на анализы. Необходимые обследования:
- анализ крови для выявления скрытых очагов инфекции;
- мазок из зева;
- УЗИ горла;
- рентген или МРТ.
Необходимо пройти полный осмотр у отоларинголога для исключения хронических заболеваний среднего уха и миндалин. При подозрении на рак будут назначены дополнительные обследования, включая биопсию тканей.
https://youtube.com/watch?v=4PrurY09M08%3Ffeature%3Doembed
Диагностика
Диагностические методы зависят от локализации патологии. Чтобы назначать корректный курс лечения, нужно не только поставить точный диагноз, но и выявить причину прогрессирования патологического процесса.
Стандартная процедура включает в себя:
- ОАК и ОАМ;
- онкомаркеры;
- УЗИ органов брюшной полости;
- рентгенографию.
Так как ЛАП это своеобразный маркер другого заболевания, то в первую очередь следует диагностировать причину развития недуга.
Зачем нужны лимфоузлы?
Итак, лимфаденопатия. Что это такое и как с ней бороться? Прежде чем задавать подобный вопрос, следует разобраться, какую же функцию выполняет лимфа. Эта бесцветная жидкость проникает во все органы, возвращая все питательные вещества из тканей в кровь. На пути тока лимфы находятся контрольные пункты – лимфатические узлы, принимающие в себя сосуды из самых различных мест человеческого тела.
О наличии этих органов знает каждый, кто хоть раз бывал на приеме у терапевта. Лимфатические узлы имеют огромное значение для нормального функционирования всего организма. По сути своей они являются биологическими фильтрами, не позволяющими вредоносным агентам проникать в органы и ткани. Проходящая через них лимфа очищается от бактерий и прочих инородных веществ, обогащается антителами, тем самым обеспечивая адекватную защиту всего организма.
Лимфоузлы работают круглосуточно, без «перерывов и выходных». Собирая лимфу от каждого уголка человеческого тела, эти органы постоянно стоят на страже нашего здоровья. Пытаясь выяснить, все ли в порядке с пациентом, доктор первым делом пальпирует лимфоузлы самых различных локализаций. По состоянию этих органов можно сделать выводы о функционировании всего организма, а также вовремя заметить развитие многих опасных заболеваний.
Народные методы лечения
Народная медицина не исключает обращение за квалифицированной помощью. Она эффективна на начальных стадиях и легких формах увеличения лимфоузлов. При тяжелых заболеваниях может выступать только как вспомогательная терапия.
Наружные способы
Наружным методом в домашних условиях используют компрессы из натуральных компонентов.
Настой эхинацеи, ромашки, календулы. Приобрести в аптеке готовый настой эхинацеи, развести с теплой водой в равном количестве. Промокнуть повязку полученным раствором и наложить на воспаленный участок. По такому же принципу используется настой ромашки или календулы.
Отвар корня ежевики. Корень ежевики отварить, процедить воду, готовым раствором пропитать бинт, сложенный в несколько раз и сделать компресс.
Луковый компресс с дегтем. Луковицу с шелухой запечь в духовке до мягкой консистенции. Затем очистить, измельчить, добавить 1 ст. л. дегтя. Нанести на ткань и приложить к воспаленным участкам на 20 минут. Процедуру повторять не ранее 3 часов.
Энтеральные способы (через рот)
Такой способ включает обильное употребление настоев и отваров из натуральных трав и корней.
Пути введения лекарственных средств
Корень ежевики. Взять 1 ст. л. корня проварить в кипящей воде (0.5 л.) 10 минут, процедить. Принимать до еды по 100 мл. Отвар снимает воспаление лимфоузлов, нормализует работу кишечника.
Семена тмина. На 250 мл кипятка берется 1 ст. л. семян тмина и кипятится полчаса. Принимается по 3 ст. л. 4 раза в день. Отвар оказывает обезболивающее действие.
Корень малины, отростки пихты и мед. Высушенные 500 г корня малины и 500 г отростков пихты измельчить до порошкообразного состояния. В емкость высыпать смесь, посыпать сахаром, затем покрыть медом. Повторить слои. Настаивать сутки, после варить на водяной бане 6 — 8 часов. Остудить, настоять еще двое суток, процедить. Пить по 1 ч. л. до еды.
Внимание! Если от применения любого средства возникли побочные эффекты: сыпь, тошнота, рвота, покраснение, боли, следует прекратить лечение и проконсультироваться с врачом, чтобы исключить аллергию.
Диагностические мероприятия
Всегда нужно помнить, что увеличение лимфоузлов на шее – только симптом какого-либо заболевания. Обнаружить источник или причину этого явления бывает очень сложно даже в специализированных медицинских учреждениях, а без инструментальных и лабораторных исследований – просто невозможно.
Примерный диагностический перечень включает в себя:
- Общий анализ крови. Ищут изменения клеточного состава, СОЭ.
- Биохимическое исследование позволяет обнаружить расстройства белкового обмена, специфические для некоторых болезней белки.
- Анализ на антигены к вирусам и злокачественным клеткам.
- Рентген или компьютерная томография.
- Пункционная биопсия пораженного узла предоставляет самые ценные диагностические данные.
Пункция увеличенного лимфоузла позволяет взять фрагмент ткани для гистологического исследования. Зачастую только такое исследование позволяет отличить метастазирование от гемобластоза.
Однако даже эти исследования могут не дать возможности быстро поставить точный диагноз. Тогда используются дополнительные методы, которые должен подбирать лечащий врач.
К какому врачу обращаться?
Ответ на вопрос, какой врач вылечит увеличенные лимфоузлы, неоднозначен. Диагностика лимфаденопатии начинается с осмотра и опроса пациента. Первичный прием осуществляет врач-терапевт. Его, как правило, интересуют:
- история болезни пациента, принимаемые им препараты;
- размеры лимфоузлов (в норме их диаметр составляет 1-1.5 сантиметра);
- выраженность болевых ощущений – болезненность может говорить о начале воспалительных процессов, развитии абсцесса или некроза лимфоузла;
- плотность лимфатических узлов – мягкие и эластичные лимфоузлы свидетельствуют о наличии инфекционно-воспалительных процессов, а уплотнение – о метастазировании злокачественных новообразований;
- спаянность узлов между собой – «пакеты» лимфоузлов могут говорить о наличии злокачественных образований или о туберкулезе;
- локализация патологии.
Помимо осмотра, больным могут быть назначены:
- общий и биохимический анализы крови;
- анализы на онкомаркеры, маркеры ВИЧ и вирусных гепатитов;
- УЗИ тазовой области и брюшной полости;
- рентгенография грудной клетки.
В дальнейшем, после того, как будет поставлен диагноз, могут потребоваться консультации профильных специалистов: хирурга, инфекциониста, онколога, эндокринолога, фтизиатра, уролога, а также дополнительные методы диагностики.
Лимфаденопатия: от синдрома к диагнозу
В основе увеличения размера ЛУ лежат различные патологические процессы, что определяет клиническую междисциплинарность синдрома ЛДП. В связи с этим реальными участниками диагностического процесса у пациента с наличием ЛДП могут становиться врачи различных специальностей (интернисты, инфекционисты, онкологи, гематологи, морфологи и др.). При этом успешное решение дифференциально-диагностической проблемы во многом зависит от конструктивного взаимодействия многих специалистов и их осведомленности о заболеваниях, проявляющихся увеличением ЛУ. Основная проблема дифференциальной диагностики при ЛДП заключается прежде всего в сходстве клинической картины опухолевых и неопухолевых ЛДП. Лимфадениты и реактивные гиперплазии ЛУ являются важной составляющей синдрома ЛДП. По данным исследования в Гематологическом научном центре Минздравсоцразвития России, неопухолевые ЛДП составляют 30% среди причин первичных обращений к гематологу по поводу увеличенных ЛУ. Нозологический диагноз устанавливается лишь в 50% случаев у больных с неопухолевыми ЛДП.
Заболевания и патологические процессы, сопровождающиеся ЛДП
Основными патологическими процессами, вызывающими увеличение ЛУ, являются инфекции, опухолевые поражения (первичные или метастатические), иммунопролиферативные и дисметаболические процессы (рис. 1).
ЛДП инфекционного происхождения могут быть обусловлены непосредственным инфекционным поражением ЛУ с внедрением инфекционного агента гематогенным или лимфогенным путем в ткань ЛУ (туберкулез, актиномикоз, гнойные лимфадениты, вирусные инфекции) или реактивным воспалением в ответ на инфекционный очаг в соответствующей зоне (подмышечный лимфаденит при панариции, паховый лимфаденит при рожистом воспалении нижней конечности или генитальной инфекции, подчелюстной лимфаденит при ротоглоточной инфекции и т. д.). Четкое разграничение этих 2-х форм в известной степени условно и связано с уровнем диагностического обследования (морфологический, иммунологический, использование ПЦР и др.). При одной и той же инфекции ЛДП может носить как инфекционный, так и реактивный характер (первичный туберкулезный аффект, туберкулез ЛУ).
Опухолевое поражение ЛУ может быть первичным (лимфопролиферативные опухоли) либо вторичным – при лейкозах или раке (метастатический процесс). Опухолевые ЛДП составляют около 70% всех обращений больных в специализированные отделения по поводу увеличения ЛУ.
Иммунопролиферативные ЛДП. Этот термин не является общепринятым и может употребляться в тех случаях, когда увеличение ЛУ не связано ни с инфекцией, ни с опухолевым процессом. При этом в ЛУ происходит пролиферация иммунокомпетентных клеток или гранулематозное воспаление вследствие различных нарушений в системе клеточного, гуморального и неспецифического иммунитета.
Дисметаболические ЛДП обусловлены пролиферацией фагоцитирующих мононуклеаров в ЛУ или отложением амилоида при соответствующих заболеваниях.
Диагностический поиск у больных ЛДП
Направление диагностического поиска при ЛДП определяется прежде всего клинической ситуаций, т. е. информацией, полученной при первичном осмотре больного (анамнез, физикальное обследование), данными рутинного лабораторного исследования – главным образом показателями периферической крови. При дифференциальной диагностике ЛДП основными ориентирами являются:
- возраст больных;
- анамнестические сведения;
- характер ЛДП (локализация, распространенность, размеры, консистенция, болезненность, подвижность ЛУ);
- наличие других клинических признаков (увеличение селезенки, лихорадка, кожные высыпания, суставной синдром, поражение легких и др.);
- показатели периферической крови.
Каждый из вышеназванных признаков имеет различное и неоднозначное диагностическое значение. Так, лихорадка или анемия у больного с ЛДП могут быть проявлением не только инфекционного и опухолевого процесса, но и некоторых системных васкулитов (системная красная волчанка (СКВ), болезнь Стилла и др.). В то же время выявление в периферической крови бластных клеток практически однозначно свидетельствует о наличии у больного острого лейкоза и требует лишь уточнения его морфологического варианта. Диагностический поиск при ЛДП условно может включать несколько этапов, на каждом из которых решаются конкретные задачи для реализации конечной цели – нозологической диагностики у больного с наличием синдрома ЛДП.
I этап диагностического поиска. Выявление
увеличенного ЛУ и отличие его
от нелимфоидных образований
На данном этапе диагностического поиска при первичном обследовании больного следует отработать навыки и умения выявлять увеличенные ЛУ. При этом важным является умение отличать увеличенный ЛУ от нелимфоидных образований различной локализации. К таким нелимфоидным образованиям, представляющим трудности в дифференциальной диагностике, относятся кисты шеи, фибромы, липомы, добавочные дольки молочной железы, узлы щитовидной железы, гидраденит, увеличение околоушных слюнных желез и более редко встречающиеся нелимфоидные узловые образования (панникулит Вебера–Крисчена и др.). Нелимфоидные объемные образования в шейной и подмышечной областях встречаются почти в 5% случаев среди больных, направленных в специализированные учреждения в связи с «увеличением ЛУ».
II этап диагностического поиска.
Локализация и распространенность ЛДП
После верификации выявленного образования увеличенного ЛУ необходимо определить различную локализацию и оценить распространенность ЛДП. Это может иметь значение в определении направления дальнейшего диагностического поиска.
Локализация увеличенных ЛУ позволяет заподозрить круг заболеваний с целью проведения дальнейшего целенаправленного исследования. Так, заднешейные ЛУ обычно увеличиваются при инфекциях волосистой части головы, токсоплазмозе и краснухе, в то время как увеличение передних (околоушных) ЛУ предполагает инфекцию век и конъюнктивальной оболочки. Часто выявляемое местное увеличение шейных ЛУ является следствием инфекций верхних дыхательных путей, носоглотки, инфекционного мононуклеоза, однако при этом необходимо также исключать как лимфопролиферативные опухоли (лимфогранулематоз), так и метастазы в ЛУ опухолей различной локализации (голова и шея, легкие, молочная и щитовидная железы). В то же время увеличение надключичных и предлестничных ЛУ практически никогда не бывает реактивным, а чаще связано с лимфопролиферативными опухолями (лимфогранулематоз), метастатическим опухолевым процессом (опухоли желудка, яичников, легких, молочных желез).
В зависимости от распространенности следует различать следующие варианты ЛДП:
- локальная – увеличение одного ЛУ в одной из областей (единичные шейные, надключичные ЛУ);
- региональная – увеличение нескольких ЛУ одной или двух смежных областей (надключичные и подмышечные, надключичные и шейные, затылочные и подчелюстные ЛУ и т. д.);
- генерализованная – увеличение ЛУ трех и более областей (шейные, надключичные, подмышечные, паховые и др.).
При всей относительности такого разделения распространенность ЛДП может иметь значение при выдвижении предварительной диагностической гипотезы после первичного осмотра больного.
Анатомическое положение ЛУ при локализованной ЛДП позволяет во многих случаях сузить дифференциально-диагностический поиск. Так, например, для болезни кошачьих царапин характерно поражение шейных и подмышечных, а при инфекциях, передающихся половым путем, – паховых ЛУ. Увеличение одного ЛУ чаще требует исключения первичного или метастатического опухолевого процесса; может являться реактивным ответом на местный инфекционно-воспалительный процесс в соответствующей области (реактивный паховый лимфаденит при генитальных инфекциях, увеличение подчелюстных ЛУ при остром тонзиллите и т. д.). Регионарная ЛДП с преимущественным увеличением затылочных и заднешейных ЛУ более характерна для инфекционного мононуклеоза. Генерализованная ЛДП выявляется при различных заболеваниях: инфекционных (вирусные инфекции, токсоплазмоз), системных (СКВ), лимфопролиферативных опухолях (хронический лимфолейкоз).
Наряду с распространенностью ЛДП необходимо оценить размеры и консистенцию ЛУ. Это не является определяющими признаками, однако может служить обоснованием при выдвижении предварительной диагностической гипотезы (подозрение на опухолевый процесс при наличии плотного ЛУ размером более 1 см, болезненность при воспалении, флуктуация при абсцедировании и т. д.).
III этап диагностического поиска.
Выявление дополнительных признаков у больных ЛДП
При определении направления диагностического поиска важным является наличие у больного дополнительных клинических признаков, выявляемых при первичном осмотре (анамнестические, клинические) и проведении рутинного лабораторно-инструментального исследования (рентгенография грудной клетки, общий анализ крови).
Возраст больных может быть одним из ориентиров, определяющих направление диагностического поиска, поскольку ряд заболеваний, проявляющихся ЛДП, имеет определенную «возрастную привязанность». Известно, что инфекционный мононуклеоз чаще встречается в детском и юношеском возрасте, а хронический лимфолейкоз – у пожилых и стариков. Разумеется, возраст больного не может иметь решающего значения при постановке диагноза, он лишь служит одним из ориентиров.
Анамнестические сведения (травма конечностей, оперативные вмешательства, наличие имплантата, путешествия, контакт с некоторыми больными и т. д.) позволяют определить направление диагностического поиска, а в ряде случаев могут приобретать решающее значение при дифференциальной диагностике ЛДП (наличие у больного заболевания, проявляющегося увеличением ЛУ, прием некоторых медикаментов).
Клинические признаки. Необходимо тщательное клиническое обследование пациента с ЛДП с целью выявления различных дополнительных симптомов, среди которых диагностически наиболее важными являются:
- поражения кожи и слизистых (макулезно-папулезные высыпания, геморрагии, царапины, укусы, язвы и др.);
- увеличение печени;
- спленомегалия;
- суставной синдром;
- лихорадка;
- респираторная симптоматика;
- изменения со стороны ЛОР-органов;
- урогенитальные симптомы.
Выявление увеличенной селезенки у больного ЛДП более характерно для вирусных инфекций (инфекционный мононуклеоз), острого и хронического лимфолейкоза, системных заболеваний (СКВ, болезнь Стилла у взрослых). Суставной синдром чаще ассоциируется с системными заболеваниями (ревматоидный артрит, СКВ, болезнь Стилла). Наличие кожных высыпаний в первую очередь требует исключения вирусных инфекций, СКВ, болезни Стилла.
IV этап диагностического поиска.
Исследование периферической крови
Среди рутинных лабораторных методов дифференциальной диагностики у больных ЛДП обязательным является исследование показателей периферической крови. При трактовке выявленных изменений периферической крови необходимо учитывать их неодинаковую специфичность. Так, стойкий абсолютный лимфоцитоз с наличием клеток Гумпрехта является патогномоничным лабораторным признаком хронического лимфолейкоза, а наличие бластных клеток в крови может свидетельствовать либо о лимфобластном лейкозе, либо о лейкемизации лимфом. Такие признаки, как нейтрофильный лейкоцитоз, лейкопения (нейтропения), тромбоцитопения не являются специфичными, поскольку могут встречаться при более широком круге заболеваний, сопровождающихся ЛДП (табл. 1).
Наряду с общим анализом периферической крови при первичном обращении больного с ЛДП обязательными исследованиями являются: рентгенологическое исследование грудной клетки, УЗИ органов брюшной полости, иммуно-серологические исследования (сифилис, ВИЧ-инфекция, гепатит В и С). На рисунках 2 и 3 представлены алгоритмы диагностического поиска при локальных (регионарных) и генерализованных ЛДП.
Трудности дифференциальной диагностики при локальной или регионарной ЛДП заключаются прежде всего в умении выявлять местный воспалительный процесс инфекционного (чаще) или неинфекционного характера и ассоциировать выявленную местную патологию с увеличением ЛУ соответствующей области. Наиболее частыми местными воспалительными процессами, сопровождающимися увеличением регионарных ЛУ, на выявление которых необходимо ориентироваться, являются следующие:
- острый тонзиллит (тонзиллофарингит);
- стоматит;
- средние отиты;
- экземы лица, конечностей;
- конъюнктивит;
- острые тромбофлебиты конечностей;
- рожистое воспаление (лицо, конечности);
- фурункулы, карбункулы;
- панариции;
- царапины, укусы;
- воспалительный процесс наружных гениталий.
При выявлении местного воспалительного процесса у больных с увеличением регионарных ЛУ ситуация расценивается как реактивный лимфаденит. Методы цитологической и гистологической диагностики в острой фазе заболевания малоинформативны из-за трудностей трактовки морфологической картины на фоне реактивной гиперплазии лимфоидной ткани. Для окончательной верификации природы ЛДП необходима оценка динамики локального воспаления и регионарной ЛДП на фоне проводимой терапии (антибиотики, хирургическое лечение) или спонтанного обратного развития. В случаях сохраняющегося увеличения ЛУ, несмотря на регрессию местного воспалительного процесса, особенно при наличии ЛУ плотной консистенции, показана биопсия ЛУ для гистологического исследования. На рисунке 4 представлено диагностическое значение дополнительных клинических признаков, выявляемых при первичном осмотре у больных ЛДП.
Дополнительные методы обследования следует применять с учетом предварительной диагностической гипотезы, выдвинутой на основании характера ЛДП, наличия дополнительных признаков (анамнестических, клинических, лабораторных). Назначение антибиотиков больным с ЛДП показано только в случаях доказанной бактериальной инфекции. Применение глюкокортикоидов при неясных ЛДП нецелесообразно.
Литература
- Williamson M.A.J. Lymphadenopathy in family practice: A discriptives study of 240 cases // J. Fam. Pract. 1985. Vol. 20. Р. 449.
- Дворецкий Л.И. Дифференциальный диагноз при лимфаденопатиях. Справочник практического врача. 2005. Т. 3. № 2. С. 3–12.
- Воробьев А.И. (ред). Руководство по гематологии. М., 1990. Т. 1. С. 423–426.
- Генри П., Лонго Д. Увеличение лимфоузлов и селезенки. В кн.: Внутренние болезни по Тинсли Р. Харрисону. М.: Практика, 2002. С. 410–417.
- Pangalis G.A. et al. Clinical approuch to lymphadtnopathy // Semin. Oncol. 1993. Vol. 20. Р. 57.
- Коэн Дж. Инфекционный мононуклеоз и другие инфекции, вызванные вирусом Эпштейн-Бара. В кн.: Внутренние болезни по Тинсли Р. Харрисону. М.: Практика, 2002. Т. 1. С.1330–1338.
- Меликян А.Л. Алгоритм диагностики неопухолевых лимфаденопатий // Клиническая онкогематология. 2009. № 4. С. 306–316.
- Ferrer R. Lymphadenopathy: differential diagnosis and evaluation // Am Fam Physician. 1998 Oct 15. Vol. 58 (6). Р. 1313–1320.
Симптомы
При шейной, паховой или подмышечной лимфаденопатии в соответствующей области наблюдается увеличение лимфатических узлов, от незначительного до заметного невооруженным глазом (от мелкой горошины до гусиного яйца). Их пальпация может быть болезненной. В ряде случаев над увеличенными лимфатическими узлами отмечается покраснение кожных покровов.
Выявить лимфаденопатию висцеральных узлов (мезентеральные, перебронхиальные, лимфоузлы ворот печени) визуально или пальпаторно невозможно, она определяется только в ходе инструментального исследования пациента.
Помимо увеличения лимфатических узлов существует и еще ряд признаков, которые могут сопровождать развитие лимфаденопатии:
- необъяснимая потеря веса тела;
- повышение температуры тела;
- повышенная потливость, особенно в ночное время;
- увеличение печени и селезенки;
- рецидивирующие инфекции верхних дыхательных путей (тонзиллиты, фарингиты).
Лимфаденопатия лимфоузлов легких (бронхопульмональная)
Патология зачастую указывает на отклонения в ткани легких. Обычно ее провоцирует туберкулез или саркоидоз. Причиной может быть метастазирование легких, а также их травматическое поражение. У пациента возникает болезненность во время глотания, одышка, частный кашель, лихорадка по ночам и боли в груди.
Лимфаденопатия легкого иногда имеет злокачественную природу. В случае метастазирования тканей, сначала атипичными клетками поражаются иммунные звенья легкого и его корня, затем процесс переходит на образования средостения.
Изменения на снимках компьютерной томографии
Механизм развития и виды
https://youtube.com/watch?v=OHxgICtDpHc%3Ffeature%3Doembed
Очень упрощенно, лимфоузлы – своеобразные фильтры лимфатической системы, которые одновременно являются важнейшими структурами иммунитета. В них вызревают иммунокомпетентные клетки, захваченные чужеродные частицы (антигены) всесторонне изучаются, что позволяет лимфоцитам вырабатывать специфические антитела.
Попадание чужеродной ткани в узел является раздражителем для иммунитета. В ответ на это, лимфоидная ткань начинает интенсивно работать и, соответственно, разрастаться.
Состояние, при котором увеличивается объем лимфоузла, называется гиперплазией.
Такая реакция не является специфической. То есть, она может возникать на фоне множества патологических процессов. Чаще всего гиперплазия лимфоузлов сопровождает:
- Стимуляцию иммунного ответа разнообразными, не микробными факторами.
- Инфекционные заболевания (острые или хронические).
- Опухоли кроветворной или лимфоидной систем.
- Метастазы злокачественных новообразований.
Любые из этих патологических состояний способны вызывать гиперплазию лимфоидной ткани. Такой симптом может появляться в нескольких, удаленных друг от друга местах тела (например – пах и локтевые сгибы), и тогда говорят о генерализованной лимфаденопатии. Увеличение только шейной группы или даже единичного узла, называется регионарной лимфаденопатией.
Шейная лимфаденопатия может быть как изолированной, так и наблюдаться на фоне генерализованного процесса.
Профилактика
В силу разнообразия причин и факторов, провоцирующих развитие лимфаденопатии, главной мерой профилактики следует считать своевременное выявление и лечение основных патологий разного генеза.
При этом следует вести здоровый образ жизни, оптимизировать режим физической активности, качество питания, соблюдать правила гигиены и придерживаться рекомендаций, направленных на минимизацию рисков инфицирования и заражения паразитами.
Лимфаденит Рак желудка Киста щитовидной железы: симптомы и лечение Инфекционный мононуклеоз Цитомегаловирус Токсоплазмоз у человека
Почему возникает
Увеличение иммунных желез – полиэтиологическое состояние, т. е. может быть вызвано множеством факторов. Причины, по которым возникает лимфаденопатия подчелюстных узлов, это:
- онкологические заболевания. Но, при раке происходит региональное увеличение, т. е. поражаются не только подчелюстные, но и другие группы узлов;
- ВИЧ;
- ОРЗ, грипп;
- аутоиммунные болезни;
- туберкулез;
- травмы, раны или царапины подчелюстной области;
- перенесенные инфекции;
- длительный прием антибиотиков;
- заболевания горла, ротовой полости, зубов;
- вирусные болезни.
Подчелюстные лимфоузлы могут увеличиваться из-за воспалительных процессов в органах, которые расположены рядом с нижней челюстью. Поэтому патология может наблюдаться при:
- отите;
- гингивите;
- стоматите;
- тонзиллите;
- кариесе нижних зубов.
Важно! Лимфаденопатия подчелюстной области наблюдается практически всегда при хронических заболеваниях глотки, уха, рта. Чтобы выявить этиологию нарушения следует обратиться к отоларингологу и сдать необходимые анализы.
Суть патологии
Затрудненное глотание – один из симптомов увеличения подчелюстных лимфоузлов
Лимфаденопатия характеризуется увеличением лимфоузлов. При этом они не воспалены, поэтому острая боль отсутствует. Это нарушение необходимо суметь отличить от лимфаденита – воспаления узлов, которое может сопровождаться нагноением.
По МКБ-10 лимфаденопатии не делятся по локализации или причине развития, поэтому любое увеличение узлов обозначается кодом R59.
Как правило, при увеличении локальных узлов причину необходимо искать в заболеваниях этой же области. Так, подчелюстная лимфаденопатия всегда связана с инфекциями и воспалительными заболеваниями ротовой полости, горла, среднего уха.
С такой патологией одинаково часто сталкиваются дети и взрослые. Причем перенесенные инфекции и тяжелые вирусные заболевания могут привести к тому, что лимфатический узел навсегда останется заметно увеличенным.
Точно разобраться в причинах нарушения поможет врач после ряда обследований и анализов. Как правило, лимфаденопатии подчелюстных лимфоузлов условно безопасны и проходят после излечения основного заболевания.
Болезни зубов
Кариес зуба вызывают особые микроорганизмы, которые разрушают защитный слой эмали, а затем проникают в более глубокие слои дентина. В результате жизнедеятельности бактерии вырабатывают токсины, которые приводят к почернению зуба. Когда кариес перерастает в пульпит, происходит воспаление нервных волокон, глубоких тканей пародонта. Образуется отек десны, лица, увеличиваются подчелюстные лимфоузлы.
Особенно опасен такой процесс при патологиях зуба мудрости, так как он расположен вблизи крупных кровеносных сосудов. Гной может попасть в кровоток и вызвать сепсис.
Воспаленный лимфоузел обычно увеличивается в размерах, его можно легко прощупать. При этом возникает дискомфортное ощущение. Орган имеет плотную консистенцию, подвижен.
Болезни зубов и десен, которые могут вызвать воспаление лимфоузлов:
- пульпит;
- пародонтит;
- киста верхушки корня зуба;
- гингивит;
- альвеолит;
- гнойный периостит (флюс);
- перекоронит.
Если вовремя обратить внимание на симптомы и начать лечить заболевания ротовой полости, отечность лимфоузлов постепенно проходит. В запущенных случаях развивается гнойный лимфаденит, узел сильно болит, увеличивается в размерах, повышается температура тела, кожа краснеет. По мере прогрессирования патологии отек образуется на шее, в ключичной области.
Лечение заболевания
Терапия лимфаденопатии средостения направлена на устранение фактора, ее спровоцировавшего. Так, при инфекционной природе увеличения лимфоузлов показаны антибактериальные, противовирусные, противопаразитарные, антигрибковые средства. Дополнительно рекомендуются иммуномодуляторы, а также препараты, снимающие воспаление.
Пациентам, у которых был обнаружен туберкулез, требуется лечение в специализированном стационаре на протяжении нескольких месяцев. В этом случае обычно назначаются Рифампицин, Изониазид и др. лекарства. Борьба с саркоидозом предполагает использование системных глюкокортикостероидов и иммуносупрессоров, а также антиоксидантов.
Если лимфаденопатия возникла в результате онкологического процесса, то лечение проводится, исходя из его локализации и стадии. При опухолях маленького размера, а также отсутствии отдаленных очагов метастазирования, выполняется радикальное хирургическое вмешательство. Далее назначаются специальные препараты.
При метастазировании средостения прогноз обычно плохой. Поскольку атипичные клетки уже разошлись по внутренним органам, лечение затруднительно. У пациентов, страдающих от патологии, ликвидируется основная опухоль вместе с соседними лимфоузлами и мышцами, применяются специальные препараты (иногда совместно с лучевой терапией). Дополнительно назначаются глюкокортикоиды и иммунодепрессанты.
Профилактических мер в отношении лимфаденопатии средостения нет. Рекомендуется вести правильный образ жизни, отказаться от вредных привычек, заниматься спортом, уделять внимание правильному питанию и, при появлении жалоб, обращаться к врачу.
Лечение и продолжительность жизни при хроническом лимфолейкозе
Предыдущая запись
Методы лечения лимфобластной лимфомы
Следующая запись
Классификация
Лимфаденопатия подчелюстной области может быть острой, хронической или рецидивирующей:
- Острая. Возникает резко, проявляя себя яркими симптомами – ознобом, болезненностью, дискомфортом при глотании или повороте головы. Чаще всего является последствием инфекционных и вирусных патологий.
- Хроническая. Возникает при отсутствии лечения острой формы. После того, как процесс становится хроническим, он перестает полностью поддаваться терапии. На некоторое время патология будет обостряться, а затем опять иметь вялотекущее течение.
- Рецидивирующая. Возникает во время каждого воспалительного процесса, даже при обычной простуде.
Лимфаденопатия лимфатических узлов под челюстью также бывает общей или локальной:
- Локальная – увеличивается только один подчелюстной узел, все остальные находятся в нормальном состоянии.
- Общая – происходит генерализованное увеличение всех групп лимфатических узлов.
Лечение
Схема лечения лимфаденопатии зависит от заболевания, ее вызвавшего. Само по себе увеличение лимфоузлов не лечится, так как является симптомом той или иной патологии.
Рассмотрим, как проявляются и как лечатся болезни, сопровождающиеся лимфаденопатией, что нужно делать в том или ином случае.
Туберкулез лимфатических узлов
Поражение может затронуть любую из групп лимфатических узлов шеи
Развивается, как правило, у детей и подростков (у взрослых и пожилых людей практически не встречается). Наиболее часто болезнь поражает шейные и подчелюстные лимфоузлы, реже – подмышечные, очень редко – локтевые и паховые.
Дебют характеризуется значительным повышением температуры тела, интоксикацией, вовлечением в патологический процесс кожных покровов и подкожной клетчатки. Лимфатические узлы увеличиваются в размерах и образуют крупные, практически неподвижные пакеты.
Лимфаденопатия при туберкулезе быстро переходит в лимфаденит — воспаление лимфоузлов.
В зависимости от характера течения туберкулезные лимфадениты подразделяются на:
- инфильтративные, сопровождающиеся увеличением одной группы узлов и их уплотнением;
- казеозные, распространяющиеся на несколько групп лимфоузлов и сопровождающиеся творожистым некрозом, нагноением, образованием язв и свищей;
- индуративные, характеризующиеся уплотнением лимфоузлов с петрификацией, рубцеванием кожных покровов на месте заживших свищей.
Лечение патологии может осуществляться двумя способами:
- консервативным;
- оперативным.
Вид лекарственного средства, равно как и его дозировку, подбирает лечащий врач в зависимости от характера течения заболевания.
Оперативное лечение используется тогда, когда консервативное оказалось неэффективным. В этом случае пораженные лимфатические узлы вскрываются, их содержимое удаляется, полость обеззараживается и дренируется.
Изредка лимфоузлы иссекаются, однако это может привести к рецидиву болезни или ее распространению на иные органы и системы организма.
Инфекционный мононуклеоз
Представляет собой вирусное заболевание, развивающееся вследствие инфицирования вирусом Эпштейна-Барра. Болезнь характеризуется острым началом и сопровождается лихорадкой, слабостью, головными, мышечными и суставными болями, тонзиллитом и лимфаденопатией, распространяющейся на подчелюстные и заднешейные лимфатические узлы (в некоторых случаях поражаются паховые, подмышечные и кубитальные лимфоузлы).
Изредка развивается острый мезаденит. У четверти больных появляются кожные высыпания. Печень и селезенка, как правило, увеличиваются.
Лечение больных с легкими и среднетяжелыми формами производится на дому (в этом случае они изолируются). В более тяжелых случаях они помещаются в стационар.
При воспалении печени назначается восстанавливающая диета – стол №5.
Специфической терапии болезни не разработано. Людям, страдающим указанной патологией, проводится симптоматическое, дезинтоксикационное, десенсибилизирующее и общеукрепляющее лечение.
Антибактериальные средства назначаются только при наличии бактериальных осложнений. При наличии гипертоксического поражения и признаков асфиксии, развившейся на фоне увеличения миндалин и отека ротоглотки, используются глюкокортикоиды.
Ротоглотка санируется антисептическими растворами.
Затяжные и хронические формы патологии лечат с использованием иммунокорректоров – средств, восстанавливающих работу иммунной системы.
Краснуха
Принимать по 1 таблетке 2-3 раза в сутки
Болезнь начинается с незначительного повышения температуры тела, чувства общего недомогания, усталости, сонливости, головной боли. У некоторых больных наблюдаются насморк, першение в горле, сухой кашель, покраснение горла, высыпания на мягком небе. Заднешейные и затылочные лимфатические узлы умеренно увеличиваются в размерах, появляется незначительная болезненность (в некоторых случаях болезнь распространяется на околоушные, подколенные, переднешейные и подмышечные лимфоузлы). Через несколько дней к указанной симптоматике присоединяется бледно-розовая, мелкая, обильная сыпь, покрывающая лицо, грудь, конечности и живот.
Специфического лечения патологии не существует. Больным рекомендуются:
- постельный режим на протяжении трех-семи дней;
- качественное питание;
- противовирусные средства(Арбидол, Изопринозин);
- иммуномодуляторы (Анаферон, Циклоферон, Виферон, Интерферон и др.);
- дезинтоксикационная терапия, в том числе обильное питье;
- витаминотерапия – Аскорутин;
- симптоматическая терапия – муколитики, жаропонижающие, обезболивающие, спазмолитики и противовоспалительные средства.
Лимфома Ходжкина (лимфогранулематоз)
Берет развитие из одного лимфатического узла и распространяется на другие. Пораженные лимфоузлы (как правило, надключичные и медиастинальные) увеличиваются в размерах, становятся плотно-эластичными, а в некоторых случаях – болезненными после употребления спиртного (спайки с кожными покровами при этом отсутствуют).
Помимо лимфаденопатии, у больных наблюдаются следующие признаки:
- резкое похудение;
- необъяснимые подъемы температуры тела;
- профузные ночные поты.
Лечение патологии проводится комплексно и может включать в себя:
- лучевую терапию;
- химиотерапию;
- пересадку костного мозга ( в тяжело протекающих случаях).
Большое внимание уделяется предупреждению рецидивов заболевания путем поддерживающей терапии.
После выздоровления и на этапе ремиссии больным запрещаются физиотерапевтические процедуры, работа во вредных условиях, пребывание в местах повышенного радиационного фона.
Неходжкинские лимфомы
Входят в гетерогенную группу злокачественных лимфопролиферативных новообразований, отличающихся биологическими свойствами, морфологическими проявлениями, клиникой, ответной реакцией на лечение, прогнозом.
На первой стадии развития болезнь поражает один лимфатический узел, затем распространяется при помощи метастазов. Первичный опухолевый очаг при этом может располагаться как в лимфоузлах, так и в иных органах и тканях.
Пораженные лимфатические узлы уплотняются и образуют конгломераты (спайка с кожными покровами и подлежащими тканями, болезненность отсутствуют). Увеличенные лимфоузлы, в свою очередь, сдавливают сосуды и близрасположенные органы, что сопровождается следующей симптоматикой:
- синдромом верхней полой вены;
- портальной гипертензией;
- динамической кишечной непроходимостью;
- механической желтухой.
Основным способом лечения патологии является химиотерапия с использованием комбинаций цитостатических средств. Терапию производят короткими курсами с промежутками между ними в две-три недели. При отсутствии эффекта назначают другой, высокодозный курс химиотерапии с последующей трансплантацией стволовых гемопоэтических клеток.
Болезнь Стилла
Режим дозирования является индивидуальным и зависит от показаний, состояния больного и его реакции на терапию
Представляет собой системное заболевание соединительной ткани, сопровождающееся увеличением лимфатических узлов и селезенки, лихорадкой, кожными высыпаниями, суставными болями, редко – артритами.
Специфического лечения патологии не существует. Больным назначается симптоматическая терапия, включающая в себя:
- нестероидные противовоспалительные средства в остром периоде;
- системные кортикостероиды (Преднизолон или Дексаметазон) при наличии патологических процессов в легких или отсутствии положительной динамики при лечении нестероидными противовоспалительными средствами;
- Циклофосфамид или Циклоспорин А, обладающие иммунодепрессивным, противоопухолевым и цитостатическим действием.
Вирусные гепатиты
Помимо печеночной симптоматики сопровождаются лимфаденопатией, лихорадкой, поражением легких, геморрагическим васкулитом, синдромом Шегрена, полисерозитами.
Лечение вирусных гепатитов проводится комплексно и включает в себя:
- противовирусные средства;
- интерфероны;
- гепатопротекторы;
- антигистаминные и гормональные средства;
- антибактериальные препараты (редко, по показаниям).
Саркоидоз
Представляет собой гранулематозное воспаление, сопровождающееся воспалением бронхопульмональных (реже периферических) лимфатических узлов, поражением легких и иных органов, угнетением клеточного иммунитета.
Лечение при саркоидозе проводится симптоматически и включает в себя:
- гормональные препараты;
- противовирусные средства;
- витаминно-минеральные комплексы.
Туляремия
Туляремия лечится только в условиях стационара
Характеризуется острым началом – значительным повышением температуры тела, головными и мышечными болями, слабостью, отсутствием аппетита, рвотой, региональным лимфаденитом. Кроме того, могут наблюдаться:
- бред, возбуждение, заторможенность (редко);
- боли в глазу, в горле при глотании, за грудиной, в животе (в области развивающегося бубона).
К концу первой недели заболевания увеличиваются печень и селезенка.
Лечение туляремии производится в условиях стационара. Больным назначают:
- антибактериальные препараты;
- дезинтоксикационные средства;
- противовоспалительные и жаропонижающие препараты;
- антигистаминные средства;
- сердечно-сосудистые лекарства (при необходимости).
Изъязвления накрывают стерильными повязками, нагноившиеся бубоны вскрывают и дренируют.
Болезнь кошачьей царапины (доброкачественный лимфоретикулез)
Представляет собой инфекционное заболевание, развивающееся после укусов, царапин или ослюнения инфицированными кошками. Сопровождается регионарной лимфаденопатией, быстро переходящей в лимфаденит, лихорадкой, увеличением печени и селезенки.
Болезнь начинается с появления язвочки или пустула на месте проникновения возбудителя. Через 15-30 дней после инфицирования увеличиваются подмышечные, шейные или локтевые лимфоузлы. Они достигают трех-пяти сантиметров в диаметре, становятся болезненными, нагнаиваются (спайки с окружающими тканями при этом отсутствуют). Одновременно с этим появляются:
- признаки общей интоксикации;
- лихорадка;
- увеличение печени и селезенки.
Лимфаденит может сохраняться на протяжении нескольких месяцев.
Лечение патологии проводится комплексно и включает в себя:
- антибактериальные препараты;
- нестероидные противовоспалительные средства;
- обезболивающие лекарства.
При нагноении лимфатических узлов их содержимое отсасывается, а полость промывается раствором антисептика.
ВИЧ-инфекция
Развивается на фоне инфицирования вирусом иммунодефицита человека (ВИЧ), характеризуется медленным течением и сопровождается поражением нервной и иммунной систем, присоединением оппортунистических инфекций, появлением опухолей, персистирующей генерализованной лимфаденопатией (ПГЛ). При переходе в стадию СПИДа чаще всего заканчивается летальным исходом.
Единственным методом лечения ВИЧ является использование высокоактивной антиретровирусной терапии (ВААРТ), замедляющей прогрессирование болезни и приостанавливающей ее переход в стадию СПИДа.
Возможные осложнения
Инфекционные заболевания в одном из вариантов течения могут вызывать острое воспаление лимфоидной ткани. В таком случае уже говорят о шейном лимфадените. Лимфоузел становится болезненным, кожа над ним краснеет. Если не предпринимать никаких терапевтических мер, есть риск развития опасной флегмоны шеи.
Некоторые вялотекущие инфекции, метастазы и системные заболевания приводят к склеиванию шейных лимфоузлов в конгломераты. Тогда даже после излечения может потребоваться помощь хирурга.
Вопрос-ответ
Каковы симптомы лимфаденопатии шейных лимфоузлов у взрослых?
Поражение лимфатических узлов на шее – это шейный лимфаденит. Интенсивность его симптомов обусловлена стадией развития болезни и характером ее течения. Если заболевание происходит в острой форме, узел становится плотным и болезненным, кожа в пораженной области краснеет, местная температура повышается.
Какие препараты лечат лимфоузлы на шее?
ПенициллиныМакролидыЦефалоспориныХинолоныТетрациклины и доксициклины, метациклины
Как лечат лимфаденопатию?
Лимфаденопатия: лечение При наличии показаний возможно хирургическое удаление узла. Если этиологические факторы заключаются в поражениях вирусными агентами, пациенту назначают приём противовирусных и иммуномодулирующих фармакологических препаратов. Если он страдает от болевых ощущений – обезболивающих средств.
Чем лечат лимфаденит у детей?
Лечение лимфаденита у детей Применяются антибиотики. Это универсальный путь коррекции. При остром лимфадените шеи у ребенка, паховом лимфадените у детей антибиотики — главный метод лечения патологического состояния. Возможно проведение хирургической коррекции.
Советы
СОВЕТ №1
При первых признаках лимфаденопатии, таких как увеличение шейных лимфоузлов, важно не откладывать визит к врачу. Своевременная диагностика поможет выявить причину и начать лечение на ранней стадии.
СОВЕТ №2
Следите за сопутствующими симптомами, такими как лихорадка, потливость или потеря веса. Эти признаки могут помочь врачу в диагностике и определении необходимого лечения.
СОВЕТ №3
Не занимайтесь самолечением. Использование антибиотиков или других медикаментов без назначения врача может усугубить ситуацию и привести к осложнениям.
СОВЕТ №4
Обсудите с врачом возможные методы лечения, включая наблюдение, медикаментозную терапию или хирургическое вмешательство, если это необходимо. Знание всех вариантов поможет вам принять обоснованное решение.