Синдром Рейтера – системное заболевание, проявляющееся клиническими признаками воспаления уретры, простаты, суставов и глаз. Аутоиммунный процесс, лежащий в основе патологии, развивается в результате проникновения в организм патогенных бактерий или вирусов. Возбудители дизентерии, сальмонеллеза, иерсиниоза и хламидиоза могут спровоцировать синдром Рейтера.
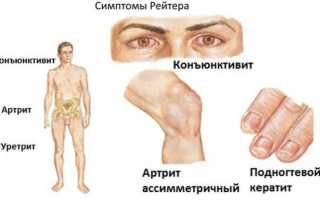
триада симптомов, составляющих основу синдрома Рейтера
Болезнь Рейтера имеет несколько наименований: реактивный уроартрит, ревматоидоподобный артрит с очагом инфекции в мочеполовых органах. Патология чаще всего регистрируется у молодых людей и зрелых мужчин. У женщин и детей заболевание встречается крайне редко. Половые гормоны играют определенную роль в развитии синдрома и влияют на аутоиммунные процессы. Этим объясняется неравномерная заболеваемость среди мужчин и женщин.
Синдром Рейтера протекает в две стадии. Первая инфекционная стадия характеризуется присутствием микробов в кишечнике или урогенитальном тракте. В основе второй стадии лежит иммунопатологическая реакция, проявляющаяся воспалением конъюнктивы, уретры и суставов.
Синдром Рейтера — хроническое, часто рецидивирующее заболевание. При отсутствии своевременного лечения развиваются тяжелые осложнения, часто приводящие к инвалидизации больного.
Формы патологии:
- спорадическая — единичные случаи болезни Рейтера, спровоцированные мочеполовой инфекцией;
- эпидемическая – поражение преимущественно мужчин, перенесших дизентерию, иерсиниоз, сальмонеллез.
Краткое описание заболевания
Синдром Рейтера — ревматическая воспалительная патология, спровоцированная проникновением в организм возбудителей урогенитальных или кишечных инфекций. Наиболее часто она развивается после внедрения хламидий. Эти микроорганизмы способны длительно паразитировать в клетках хозяина в форме непостоянных (необязательных) структурных элементов цитоплазмы. Течение синдрома Рейтера подразделяется на 2 стадии. На первой — инфекционной — возбудитель находится в мочеполовой системе или кишечнике. А на иммунопатологической стадии он активизируется, поражая конъюнктиву, синовиальные суставные оболочки.
Врачи отмечают, что болезнь Рейтера, являющаяся реактивным артритом, проявляется у мужчин и женщин различными симптомами. У мужчин чаще наблюдаются воспаления суставов, особенно в нижних конечностях, а также конъюнктивит и уретрит. У женщин симптомы могут быть менее выраженными, но также включают суставные боли и воспалительные процессы. Важно отметить, что заболевание может развиваться после инфекций, особенно мочеполовых путей. Лечение болезни Рейтера, по мнению специалистов, должно быть комплексным и включать нестероидные противовоспалительные препараты для облегчения боли и воспаления, а также антибиотики при наличии инфекции. В некоторых случаях может потребоваться иммуносупрессивная терапия. Врачи подчеркивают важность ранней диагностики и индивидуального подхода к каждому пациенту для достижения наилучших результатов в лечении.

Артрит
Воспаление суставов – это главная характерная черта синдрома Рейтера у женщин. Симптомы артрита заключаются в следующем:
- боль в суставах;
- их припухлость из-за отека;
- багрово-синюшная окраска кожного покрова в области воспаленного сустава;
- снижение двигательной активности, особенно в утренние часы.
Обычно количество пораженных суставов не превышает шести. Наиболее часто воспаляются суставы следующей локализации:
- сочленение кости голени и стопы;
- колени;
- пальцы стоп (особенно большие пальцы) ;
- пояснично-крестцовый сустав;
- сочленение крестца и копчика;
- тазобедренный сустав.
В некоторых случаях наблюдаются бессимптомные формы или стертое течение болезни, при котором повышается температура тела до 37,9°С, ощущается слабость, ухудшается аппетит.
Причины появления синдрома Рейтера
В основе патогенеза синдрома Рейтера лежит нарушение функционирования иммунной системы. Проникновение инфекционных возбудителей в организм человека приводит к контакту со специфическими антигенами HLA B27. Результатом становится формирование сложных белковых комплексов. В ответ на их присутствие в организме продуцируются антитела, атакующие собственные клетки организма. В зависимости от этиологического фактора выделяют две формы патологии:
- спорадическая (болезнь Рейтера), возникает после урогенитальных инфекций;
- эпидемическая (синдром Рейтера), спровоцирована внедрением возбудителей кишечных инфекций — дизентерии, иерсиниоза, сальмонеллеза.
Обнаружена наследственная предрасположенность к развитию заболевания. Наиболее часто оно выявляется у людей, чьи родственники страдают от псориаза, анкилозирующего спондилоартрита, двухстороннего воспаления крестцово-подвздошных суставов.
Болезнь Рейтера — это реактивный артрит, который может развиваться после инфекций, чаще всего мочеполовой системы или кишечника. Симптомы у мужчин и женщин могут варьироваться, но в целом включают воспаление суставов, боль, отеки и покраснение. У мужчин заболевание может сопровождаться уретритом, тогда как у женщин часто наблюдаются проблемы с кожей и глазами. Лечение болезни Рейтера направлено на снятие воспаления и облегчение симптомов. Обычно используются нестероидные противовоспалительные препараты, а в более тяжелых случаях — кортикостероиды или иммунодепрессанты. Важно также учитывать, что ранняя диагностика и комплексный подход к лечению могут значительно улучшить качество жизни пациентов. Многие пациенты отмечают, что изменение образа жизни, включая физическую активность и диету, также играет важную роль в управлении заболеванием.
Классификация
В медицинской практике различаются две формы болезни Рейтера:
- Спорадическая – развивается после венерических заболеваний, вызываемых хламидиями. Состояние появляется у отдельных людей, не имеет массового характера.
- Эпидемическая – появляется после сальмонеллеза, дизентерии, кишечного иерсиниоза. Патология возникает чаще в теплое время года, когда возможны эпидемии кишечных инфекций.
По длительности лечения течение болезни можно разделить на острое, которое продолжается до полугода и хроническое, не ограниченное по длительности.
Симптоматика патологии
Для клинической картины синдрома Рейтера характерно сочетанное поражение мелких и крупных суставов, мочеполового тракта, глаз, кожных покровов, слизистых, а при отсутствии врачебного вмешательства — почек, аорты, сердца. Патология может быть острой (до полугода), затяжной (до года), хронической (дольше 12 месяцев).
Поражение глаз
При синдроме Рейтера развиваются конъюнктивит, ирит, увеит, иридоциклит, ретинит, кератит или ретробульбарный неврит. Поражение слизистых глаз проявляется болями, светобоязнью, слезотечением, гиперемией (перенаполнением кровью сосудов), двоением предметов, мельканием «мушек», темных пятен, цветных кругов. Признаки конъюнктивита могут быть выражены слабо, исчезать на время и возникать вновь. Но чаще именно сильные боли в глазах и снижение остроты зрения становятся причинами обращения к врачу.
Со стороны мочеполовой системы
Болезнь Рейтера всегда манифестирует признаками уретрита — воспаления стенок уретры (мочеиспускательного канала). Сначала появляются зуд, жжение, болезненные ощущения только при опорожнении мочевого пузыря. Впоследствии возникновение этих симптомов возможно в любое время дня и ночи. Учащаются позывы к мочеиспусканию, при этом выделяется скудное количество мутной мочи. Кожа вокруг уретры краснеет, воспаляется, при касании ощущается болезненность. Достаточно редко уретрит протекает бессимптомно, но при проведении лабораторных исследований определяется скрытое течение воспаления по повышенному количеству лейкоцитов.
Суставы
Ведущий признак синдрома Рейтера — реактивный артрит, развивающийся спустя 4-6 недель после поражения мочеполовой системы. Для патологии характерно последовательное лестничное (от серединных структур к отдаленным) вовлечение суставов в воспалительный процесс. Обычно асимметрично повреждаются межфаланговые, плюснефаланговые, голеностопные, коленные сочленения ног. Возникают боли в суставах, усиливающиеся при ходьбе, отечность, скованность движений. Кожа над суставами краснеет, становится горячей на ощупь. Течение синдрома Рейтера нередко сопровождают сакроилеиты, пяточные бурситы, шпоры, тендиниты.
Другие симптомы
В 30-50% случаев отмечается поражение слизистых оболочек и кожных покровов. Воспаляется по типу глоссита или стоматита слизистая рта. У мужчин развивается баланопостит — острое или хроническое воспаление внутреннего листка крайней плоти и головки полового члена, баланит — воспаление кожи головки полового члена. Также типично появление красных папул, эритематозных пятен, участков с обильным шелушением на стопах, ладонях. Если человек длительное время не обращается за медицинской помощью, то возникают лимфоденопатия, миокардит, миокардиодистрофия, очаговая пневмония, плеврит, амилоидоз почек, нефрит. При осложненном течении синдрома Рейтера высока вероятность бесплодия, эректильной дисфункции.
Прогноз
Большинство пациентов полностью выздоравливают после первоначальной вспышки симптомов и возвращаются к привычной деятельности через 2-6 месяцев. Значение имеет раннее установление диагноза и адекватная терапия. В тяжелых случаях симптомы артрита могут длиться до 12 месяцев, но чаще они выражены умеренно. У 20-30% болезнь приобретает хроническое течение.
Исследования показывают, что у 15-50 % пациентов снова появятся симптомы через некоторое время. Возможно, что рецидивы связаны с реинфекцией. Боль в спине и артрит являются признаками, которые чаще всего носят рецидивирующий характер.
Длительно существующий нелеченый хламидиоз рассматривается одной из провоцирующих причин бесплодия, как у мужчины, так и у женщины.
Болезнь Бехтерева Болезнь Лайма (клещевой боррелиоз): симптомы, лечение, фото Ревматоидный артрит Подагра: признаки и комплексное лечение Болезнь Стилла Пяточная шпора: симптомы и лечение
К какому специалисту обратиться
Разнообразная симптоматика синдрома Рейтера обуславливает частые первичные обращения пациентов к урологам, офтальмологам, ортопедам, нефрологам, кардиологам. Врачи этих узких специализаций обладают всеми навыками диагностирования аутоиммунной патологии. После проведения необходимых исследований пациент будет направлен к ревматологу, который и займется дальнейшим лечением. Не станет ошибкой и обращение к врачу общего профиля — терапевту. По совокупности клинических проявлений он выпишет направление к ревматологу.
Дерматологические признаки
Симптомы и проявления при синдроме Рейтера у женщин связаны не только с воспалением суставов. У некоторых пациенток могут возникнуть следующие дерматологические нарушения:
- Гиперкератоз – ороговение кожи, ее безболезненное утолщение. Патологические очаги чаще всего появляются на подошвах стоп и ладонях. Единичные папулы или бляшки могут образоваться на любом участке тела, по внешнему виду они напоминают псориаз.
- Ухудшение состояния ногтевых пластин – их окрашивание в желтый цвет, утолщение и отслаивание от мягких тканей пальцев.
- Лимфаденопатия – увеличение паховых лимфоузлов.
- В редких случаях развиваются миокардит, гломерулонефрит, воспаляются скелетные мышцы и периферические нервы.
Общие принципы диагностики
Помимо ревматолога, в диагностике синдрома Рейтера могут принимать участие венеролог, уролог офтальмолог, гинеколог. По результатам общеклинических исследований обнаруживаются гипохромная анемия, лейкоцитоз крови, повышенный уровень скорости оседания эритроцитов (СОЭ). Увеличение количества лейкоцитов в моче выявляется при проведении проб — по Нечипоренко, трехстаканной. Биохимические исследования помогают установить повышенные уровни:
- глобулинов;
- серомукоидов;
- сиаловых кислот;
- фибрина;
- С-реактивных белков.
Для обнаружения хламидий биологические образцы (сперма, синовий, соскобы с уретры, конъюнктивы) окрашиваются по Романовскому-Гимзе. Инфекционные возбудители обнаруживаются и при проведении полимеразной цепной реакции, иммуноферментного анализа. Наиболее информативна из инструментальных исследований рентгенография. На полученных изображениях визуализируются частичные сращения суставных щелей, эрозии, наличие шпор, односторонний сакроилеит.
Диагностические мероприятия
Специалисты могут заподозрить синдром Рейтера, выслушав жалобы больных и осмотрев их. Наличие признаков воспаления суставов в сочетании с симптомами поражения уретры и глаз позволяет предположить диагноз патологии.
- В общеклиническом анализе крови — снижение эритроцитов и повышение лейкоцитов.
- В общем анализе мочи — лейкоциты, белок и эритроциты в значительном количестве.
- В простатическом секрете при микроскопии определяется лейкоцитоз.
- Микробиологическое исследование отделяемого уретры, влагалища или шейки матки на микрофлору выявляет хламидии или уреаплазмы.
- ПЦР-диагностика – метод обнаружения ДНК возбудителя в биологическом материале.
- Синовиальная жидкость у больных вязкая и мутная за счет высокого содержания белка и лейкоцитов.
- В бактериологическом посеве кала обнаруживают иерсиний, шигелл, сальмонелл.
- Инструментальные методы исследования позволяют определить признаки поражения суставов. Наиболее информативными являются рентгенография и артроскопия. Данные рентгенологического исследования не выявляются разницы между болезнью Рейтера и прочими артритами — ревматическим, псориатическим.
- Серологические методы исследования определяют наличие в крови больных антител к возбудителям патологии. Для этого ставят следующие реакции: ИФА, РСК, РНГА.
- КТ и МРТ позволяют выявить нарушения в суставах, костях, внутренних органах и прилегающих к ним тканях.
Как лечить синдром Рейтера
Лечение синдрома Рейтера направлено на устранение всех симптомов, коррекцию иммунного ответа, предупреждение прогрессирования заболевания. Основная цель проводимой терапии — достижение устойчивой ремиссии с помощью препаратов, физиопроцедур, ЛФК.
Медикаментозная терапия
В терапевтические схемы при синдроме Рейтера обязательно включаются иммунокоррегирующие препараты — иммуномодуляторы, адаптогены, индукторы интерферона. Они корректируют работу иммунной системы, повышают невосприимчивость организма к действию провоцирующих факторов. В случаях тяжелого течения патологии практикуется проведение антигистаминной терапии (курсовой прием противоаллергических средств). При необходимости пациентам показана экстракорпоральная гемокоррекция (плазмаферез, каскадная фильтрация плазмы, криоаферез).
Антибактериальное лечение
Антибиотикотерапия проводится 2-3 курсами по 14-20 дней с небольшими перерывами. В ходе лабораторных исследований определяется вид инфекционных агентов, а также их резистентность к препаратам. При составлении лечебной схемы в нее включаются средства, которым наиболее чувствительны возбудители. Могут применяться следующие антибактериальные препараты в различных комбинациях:
- тетрациклины — преимущественно Доксициклин;
- фторхинолоны — Ломефлоксацин, Офлоксацин, Ципрофлоксацин;
- макролиды — Кларитромицин, Азитромицин, Эритромицин.
Реже используются цефалоспорины 2 и 3 поколения, защищенные клавулановой кислотой полусинтетические пенициллины. Антибиотикотерапия может обычно дополняется приемом гепатопротекторов, противогрибковых средств, протеолитических ферментов, поливитаминов.
Противовоспалительная терапия
Для купирования внутрисуставного воспаления применяются препараты в различных лекарственных формах. Справиться с острым патологическим процессом позволяет внутримышечное, периартикулярное, внутрисуставное введение инъекционных растворов. Умеренно выраженные боли и воспаление устраняются приемом таблеток. Избавиться от слабых дискомфортных ощущений помогает локальное нанесение мазей и гелей.
| Противовоспалительные препараты | Наименования лекарственных средств |
| Базисные средства | Сульфасалазин, Метотрексат, Азатиоприн, Циклоспорин, Пеницилламин |
| Нестероидные противовоспалительные препараты | Целекоксиб, Эторикоксиб, Рофекоксиб, Нимесулид, Ибупрофен, Ксефокам, Индометацин, Кетопрофен, Мелоксикам, Диклофенак |
| Глюкокортикостероиды | Преднизолон, Дипроспан, Метилпреднизолон, Флостерон, Дексаметазон |
| Наружные средства | Вольтарен, Фастум, Артрозилен, Долгит, Диметилсульфоксид, Ортофен, Быструмгель |
Физиотерапия
Сразу после купирования острого воспаления, устранения сильных болей пациентам назначаются сеансы физиотерапии — УВЧ-терапии, диатермии, магнитотерапии, лазеротерапии. Часто используется электрофорез или ультрафонофорез с протеолитическими ферментами, гормональными средствами, анестетиками, витаминами группы B, хондропротекторами. В период ремиссии рекомендовано грязелечение, классический и вакуумный массаж, сероводородные, жемчужные, углекислые, радоновые ванны, минеральные воды.
При затяжных, трудно поддающихся лечению инфекциях применяется ультрафиолетовое облучение крови. Из вены пациента извлекается небольшое количество крови и пропускается через аппарат для ее облучения УФ-лучами.
Лечебная физкультура
Ежедневные занятия лечебной физкультурой становятся отличной профилактикой обострений реактивного артрита. При синдроме Рейтера подбором упражнений занимается врач ЛФК. Он учитывает локализацию патологии, тяжесть ее течения, выраженность симптоматики. Так как чаще всего поражаются крупные и мелкие суставы ног, то именно им уделяется повышенное внимание. Обычно пациентам рекомендованы вращения коленями в положении лежа (имитация езды на велосипеде), подъемы ног и отведения их в стороны, перекатывания по полу бутылки, наполненной водой. Летом полезна ходьба босиком по песку, мелкой гальке, траве. Зимой для укрепления мышц стопы можно использовать ортопедические коврики.
Народное лечение
Синдром Рейтера — аутоиммунная патология, поэтому лечению народными средствами он не поддается. Многие из них оказывают слабое общее или местное иммуностимулирующее действие, что может спровоцировать очередной болезненный рецидив.
Лечение
Лечением больных с синдромом Рейтера занимаются специалисты в области офтальмологии, урологии, гинекологии, вертебрологии, ревматологии. Терапевтические мероприятия заключаются в проведении иммуностимуляции, борьбы с микробами, устранении признаков воспаления и симптомов патологии. Результаты проводимой терапии зависят от общего самочувствия больного и стадии патологии.
- Антибактериальная терапия — назначение антибиотиков широкого спектра действия из группы тетрациклинов «Олететрин», «Метациклин», фторхинолонов «Пефлоксацин», «Левофлоксацин», макролидов «Клацид», «Эритромицин», «Олеандомицин».
- Длительная и интенсивная антибиотикотерапия может привести к побочному эффекту — нарушению микрофлоры кишечника. Чтобы этого не допустить, одновременно с приемом антибактериальных препаратов следует принимать про- и пребиотики – «Линекс», «Бифиформ», «Энтерол», а также антимикотические средства – «Клотримазол», «Пимафуцин», «Флуконазол».
- Препараты из группы НПВС – «Ибупрофен», «Индометацин», «Ортофен», «Нурофен», «Диклофенак».
- Поливитаминные комплексы – «Биовиталь», «Алфавит», «Витрум».
- Гепатопротекторные препараты – «Эссенциале», «Гепабене».
- Иммуномодулирующая терапия – «Ликопид», «Бронхомунал», «Полиоксидоний».
- Дезинтоксикация — введение коллоидных и кристаллоидных растворов, гемосорбция, плазмаферез, криоаферез.
- Антигистаминная терапия – «Тавегил», «Супрастин», «Диазолин».
- Глюкокортикостероиды – «Дипроспан», «Преднизолон».
- Цитостатики – «Метотрексат», «Циклофосфан».
- Симптоматическая терапия кожных поражений заключается в использовании кератолитической и глюкокортикостероидной мази. При артрите местно применяют мазь «Бутадион», гель «Вольтарен», крем «Долгит».
- При стихании острого процесса подключают физиотерапевтические процедуры: лечебную физкультуру, СВЧ-терапию, индуктотермию, ультразвук, амплипульстерапию, магнитотерапию, электрофорез с новокаином, УВЧ-терапию, лечебный массаж, диатермию, аппликации парафина, озокерита.
- Бальнеотерапия и грязелечение.
Ранняя диагностика и правильно организованная терапия позволяют добиться излечения за 3-6 месяцев и исчезновения очевидных симптомов на 1-2 года. Повторные атаки болезни Рейтера практически неизбежны. Рецидивы возникают у половины леченых пациентов.
Профилактика патологии заключается в:
- соблюдении санитарно-гигиенических норм и правил,
- своевременном лечении воспалительных заболеваний половых и мочевыделительных органов,
- ведении сексуальной жизни с постоянным партнером,
- использование средств контрацепции.
Все пациенты с синдромом Рейтера подлежат длительной диспансеризации. Особого внимания заслуживают больные с частыми рецидивами. Они наблюдаются у дерматовенеролога, уролога, ревматолога, кардиолога, окулиста.
https://youtube.com/watch?v=fHk16osRcoM%3Ffeature%3Doembed
К чему приводит заболевание
При отсутствии лечения реактивный артрит переходит в хроническую форму. Суставы постепенно разрушаются, атрофируются мышцы. Создаются все предпосылки для развития плоскостопия, деформирующего остеоартроза. Тяжелое течение синдрома Рейтера приводит к развитию амилоидоза — заболеванию, для которого характерны поражения почки (нефротический синдром, отечный синдром), сердца (сердечная недостаточность, аритмии), желудочно-кишечного тракта, кожи.
Осложнения
При заболевании реактивным артритом врачи говорят о благоприятном прогнозе для нормальной жизни и сохранения функций. Однако существуют и некоторые неблагоприятные факторы, ухудшающие прогноз. В данном случае речь идет о слишком частых обострениях суставного синдрома, наличии наследственной расположенности к заболеваниям ревматического характера, носительстве гена HLA-B27, отсутствии эффекта от терапии.
Летальные исходы при данном заболевании встречаются очень редко. Основной причиной смертей является осложнение, провоцирующее поражение сердца человека. Чтобы предупредить развитие подобных осложнений, необходимо позаботиться о своевременном и правильном лечении заболевания и регулярном наблюдении у специалиста-ревматолога.
Профилактика, прогноз и диета при синдроме Рейтера
Прогноз преимущественно благоприятный. При соблюдении всех врачебных рекомендаций патология переходит в устойчивую ремиссию. Но это не исключает появление рецидивов через несколько лет. Профилактика заболевания заключается в своевременном лечении кишечных и урогенитальных инфекций. Ревматологи рекомендуют пополнить рацион продуктами с высоким содержанием витаминов и микроэлементов — свежими овощами, фруктами, зеленью, творогом, жирной морской рыбой.
https://youtube.com/watch?v=BCW9jUhr2xU%3Ffeature%3Doembed
Поражение глаз
Проявления синдрома Рейтера со стороны органов зрения заключаются в развитии таких заболеваний, как:
- конъюнктивит;
- воспаление радужки, что приводит к ухудшению зрения;
- поражение соединительной ткани между склерой и конъюнктивой;
- воспаление оболочки глаза, в которой располагается сеть кровеносных сосудов.
Конъюнктивит чаще всего бывает малосимптомным и длится несколько дней. Воспаление может развиться только в одном глазу или одновременно в обоих. При этом пациентов беспокоят резь, обильное слезотечение, светобоязнь.
Симптомы
Так как при синдроме Рейтера происходит последовательное поражение органов и тканей, имеет смысл говорить о трех типах симптомов, каждый из которых может развиваться без какой-либо очевидной взаимосвязи с остальными:
При поражении ревматическим артритом у мужчин отмечается более тяжелое течение болезни, чем у женщин. Отмечено, что после перенесенной половой инфекции реактивным артритом мужчины болеют в девять раз чаще, чем женщины.
А вот после перенесенных кишечных инфекций отмечается примерно одинаковый уровень заболеваемости.
Симптомы реактивного артрита отмечаются у человека примерно через 2-4 недели после того, как он перенес половую или кишечную инфекцию. Реактивный артрит у детей и взрослых проявляется наиболее часто симптомами уретрита, позже развивается конъюнктивит, и в последнюю очередь отмечается артрит суставов.
Как правило, при конъюнктивите проявляются необильные отделения. У некоторых больных (приблизительно в каждом четвертом случае) присутствуют изменения на кожных покровах.
Поражения на коже преимущественно проявляются сыпью, поражением слизистых полости рта.
Симптомы реактивного артрита сохраняются у больного человека разный период времени. Он длится от трех месяцев до одного года.
В основном в это время сохраняются слабые признаки уретрита и конъюнктивита, а воспаление поражает один-два сустава. К примеру, может наблюдаться воспалительный процесс тазобедренного сустава, коленного сустава.
Однако иногда реактивный артрит проходит очень тяжело и значительно ограничивает физическую активность человека, переходя в хронический артрит. В таком случае больной активно ищет возможность избавиться от болезни, практикуя лечение народными средствами.
Однако изначально должна проводиться качественная диагностика болезни, и назначаться предписания врача.
Начало реактивного артрита, как правило, острое: резко возрастает температура тела, общее состояние значительно ухудшается. Происходит поражение крупных суставов ног: в основном от заболевания страдают голеностопные, коленные, пяточные, межфаланговые, плюснефаланговые суставы, реже происходит поражение суставов рук.
Больше половины заболевших синдромом Рейтера являются мужчины. Особую группу риска составляют представители сильного пола, ведущие активную сексуальную жизнь.
Возбудитель заболевания Chlamydia trachomatis чаще всего передается половым путем. Не исключено также заражение через общие предметы обихода: полотенца, постельное белье, одежду.
У мужчин синдром Рейтера при хламидиозе характеризуется развитием классической клинической картины:
Симптомы болезни Рейтера проявляются между первой и третьей неделями после поражения инфекцией. Общими симптомами являются недомогание, лихорадка, слабость.
Опорно-двигательного аппарат
Первыми симптомами болезни Рейтера является конъюнктивит, артрит и уретрит. Помимо этого, иногда можно наблюдать изменения в слизистых оболочках и паренхиматозных органах (печени, почках, аортах, миокарде, ЦНС).
Диагноз
Диагноз при наличии характерной триады симптомов не вызывает затруднений, но может быть сложным при отсутствии или недостаточной выраженности отдельных проявлений, обычно конъюнктивита либо уретрита. В таких случаях следует придавать значение даже минимальной пиурии, исследовать предстательную железу и ее секрет для выявления признаков воспаления.
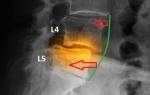
Рентгенол. изменения в суставах в виде околосуставного или распространенного остеопороза (см. Остеопороз), эрозии суставных поверхностей (обычно плюснефаланговых суставов) наиболее характерны для затяжного, рецидивирующего или хронического течения Р. б. Рентгенол. признаками заболевания являются также рыхлые пяточные; шпоры (см. Шпоры костные), остеофиты подвздошных, лонных костей, седалищных бугров (см. Остеофиты), сакроилеит (чаще односторонний), наличие асимметричных ограниченных паравертебральных синдесмофитов.
Анализ синовиальной жидкости выявляет признаки воспаления. Количество клеток в 1 мкл — от 1000 до 50 000, преобладают нейтрофилы, муциновый сгусток — рыхлый, уровень комплемента обычно нормальный, рагоциты и ревматоидный фактор обнаруживаются крайне редко.
При биопсии синовиальной оболочки (см.) выявляется картина неспецифического острого или подострого воспаления, при хрон. течении артрита она напоминает синовит при ревматоидном артрите (см.).
Изменения лабораторных показателей неспецифичны. В крови в первые дни болезни определяется умеренный лейкоцитоз (10 000—12 000 в 1 мкл), сдвиг формулы влево, значительно ускоренная РОЭ, повышение биохим. показателей активности воспаления (уровня фибриногена, серомукоида, альфа-2-глобулинов). Ревматоидный фактор в сыворотке крови не обнаруживается. В моче отмечается пиурия различной степени выраженности.
При остром течении Р. б. с лихорадкой и ознобами приходится проводить дифференциальную диагностику с гонококковым артритом, для к-рого характерен быстрый положительный эффект препаратов пенициллина. Кроме того, при гонококковом артрите не бывает поражения глаз, кератодермии, не выявляется трансплантационный антиген HLA В27. Нередко затруднителен дифференциальный диагноз Р. б. с болезнью Бехтерева (см. ). Для последней характерны большая симметричность полиартрита и распространенное поражение позвоночника.
Гормональные препараты
При прогрессирующем течении данной болезни и ее ярких проявлениях врач может назначить глюкокортикоиды – «Бетаметазон», «Преднизолон». Они применяются локально – вводится инъекция внутрь полости сустава и в прилегающие ткани. Продолжительность терапии составляет в среднем 3 недели. Такое лечение позволяет уменьшить воспаление.
Если в патологический процесс вовлечено большое количество суставов, то гормональные препараты вводят пациенту внутривенно. При системных проявлениях болезни, поражении почек или сердца, глюкокортикоиды назначают короткими курсами. При воспалении конъюнктивы применяют глазные капли или мази с дексаметазоном.
Лечение cиндрома Рейтера во время беременности
У женщин синдром Рейтера, по статистике, развивается реже, чем у мужчин. Однако, будучи заболеванием, производным от хламидиоза, для женщин предрасположенность к синдрому означает подверженность хроническим цервициту, сальпингиту, аднекситу, циститу. Женщины, страдающие этими заболеваниями, являются носителями хламидии, но сами редко болеют урогенными артритами.
В то же время одно только носительство неблагоприятно для течения беременности. Инфекцию необходимо вылечить либо в ходе планирования беременности, либо проводить терапию на фоне беременности. Лечение в этом случае требует особого внимания со стороны медика, перед которым стоит задача эффективно устранить заболевание медикаментами, наименее токсичными для плода. Предпринимая этиотропное лечение, доктор не должен оставлять без внимания и необходимость симптоматического лечения, в ходе которого реализуется задача нормализовать самочувствие будущей матери.
Чем опасна эта патология?
Исходя из знания точек приложения губительного влияния собственного иммунитета у таких больных, медицина установила, что первыми и сильнее всего страдают суставы, половые органы, глаза (триада артрит – уретрит – конъюнктивит). Однако при тяжелом течении поражаются иные части тела: почки, сердце, крупные сосуды, легкие, нервные волокна.
Синдром Рейтера может осложниться:
- Артрозами вплоть до полной неподвижности сустава;
- Увеитом, воспалением прочих отделов органа зрения, слепотой;
- Расстройством эрекции, бесплодием;
- Нарушениями работы других органов.
Специфичные проявления и осложнения синдрома Рейтера. Красным выделена диагностическая триада Рейтера
Распространенность
Почти у 40% пациентов развивается артрит, почечная, сердечная недостаточность, нарушение зрения. Этиология пока неясна, но считается, что это аутоиммунное заболевание вызвано вирулентными вирусными организмами типа Pleuro, или хламидиями.
Состояние обычно проявляется после приступа инфекции, связанной со слизистой желудка, половой области или нижних мочевых путей. Лечение сосредоточено на контроле симптомов и устранении микробной инфекции. Болезнь обычно поражает мужчин Кавказа в возрасте от 16 до 42 лет. Встречается у пожилых людей и детей.
В большинстве случаев затронуты взрослые старше 40 лет. Одна пятая женщин страдает, когда получает постдиэнтериальную форму заболевания. У них меньше шансов иметь симптомы артрита. Сексуально передаваемая форма более распространена среди активных молодых людей. Болезнь является редкостью среди черных мужчин.
Люди, страдающие синдромом Рейтера, ведут нормальную жизнь благодаря изменениям образа жизни и отличному лечению. Ранняя диагностика важна для предотвращения развития артритных осложнений.
Факторы риска
Мужчины от 20 до 40 лет более подвержены этому состоянию и должны принимать меры предосторожности. Существует несколько факторов риска, приводящие к увеличению шансов получить это заболевание:
- употребление неправильно обработанной или приготовленной пищи. Это может привести к дизентерии, диарее.
- Наличие нового сексуального партнера.
- Бисексуальность, гомосексуализм.
- Наличие болезней, передающихся половым путем.
Другие факторы риска:
- Генетическая склонность (HLA-B27).
- Член семьи, страдающий любой формой синдрома.
03.08.2018 / Факты о редкой болезни Рейтера
Синдром (болезнь) Рейтера – ревматическое заболевание, характеризующееся сочетанным поражением урогенитального тракта (уретритом и простатитом), суставов (моно- или полиартритом) и слизистой глаз (конъюнктивитом), развивающимися последовательно или одновременно. В основе синдрома Рейтера лежит аутоиммунный процесс, вызванный кишечной или мочеполовой инфекцией. Диагностическими критериями являются связь с перенесенной инфекцией, лабораторное выявление возбудителя и характерных изменений крови, клинический симптомокомплекс. Лечение включает антибиотикотерапию инфекции и противовоспалительную терапию артрита. Синдром Рейтера имеет тенденцию к рецидивам и хронизации процесса.
Ре́йтер Ганс (1881—1969), немецкий врач, специалист по инфекционным болезням и социальной гигиене. Директор Института Р. Коха (с 1935). Установил (1916, совместно с Г. Хюбнером) этиологию лептоспироза. Описал (1916) инфекционно-аллергическое заболевание — сочетание уретрита, конъюнктивита и множественного артрита, названное болезнью (синдромом, триадой) Рейтера.
Израильские врачи выступили с просьбой изменить название болезненного синдрома, названного по имени нацистского доктора Рейтера, на термин «реактивный артрит». Рейтер стоял за решением о применении принудительной стерилизации, эвтаназии и проведении преступных исследований на людях, работая на систему здравоохранения Третьего Рейха во время Второй мировой войны.
Йоав Кейнан и Дорон Римар, доктора медицинского центра из хайфской больницы «Кармель» и преподаватели медицинского факультета Техниона, в последнем издании журнала Израильской медицинской ассоциации заметили, что в большей части учебников для описания синдрома все еще используется эпоним.
Синдром Рейтера – инфекционное заболевание, характеризующееся сочетанием поражения мочеполовых органов, суставов и глаз.
Синдром был открыт еще во времена Гиппократа. В 1818 году его описал в своей книге британский хирург еврейского происхождения Бенджамин Броди. В 1916-м году в издании German Medical Weekly появилась статья Ганса Рейтера, где он ошибочно предположил, что развитие артрита связано с дизентерией и причиной заражения являются укусы насекомых. После выхода этой публикации заболевание назвали синдромом Рейтера.
Позже, однако, выяснилось, что это заболевание возникает и у людей, не имевших кишечных расстройств. На самом деле болезненное состояние вызывает попавшая в организм инфекция, чаще всего генитальная, которая провоцируется определенными типами хламидий и некоторыми другими бактериями.
«Мы настаиваем, что использование эпонима “синдром Рейтера” в медицинских учебниках, школах и в документах пациентов… несовместимо с главными врачебными принципами»,
— считают доктора Кейнан и Римар.
Доктор Ганс Конрад Юлиус Рейтер родился в 1881 году в Ройднице, неподалеку от Гессена, и получил диплом медика в Лейпциге в 1906-м. Интересуясь политикой и будучи сторонником нацистского режима, он сделал важный шаг для своей карьеры, когда в 1932 году подписал соглашение о сотрудничестве с гитлеровским режимом. Годом ранее он вступил в нацистскую партию, где в 1933-м возглавил департамент здоровья, а позже занял должность главы Министерства здравоохранения Германии.
Рейтер, как министр, отвечал за введение разрешения на применение эвтаназии и принудительной стерилизации, жертвами которой стали сотни тысяч евреев и других заключенных нацистских концлагерей. Он также участвовал в разработке одного из 60 преступных исследовательских экспериментов на людях, включающего прививание заключенным Бухенвальда вируса тифа, что привело к сотням смертельных исходов.
После Нюрнбергского процесса Рейтер несколько лет отбывал заключение в американской тюрьме для военных преступников, но после освобождения он снова вернулся к работе в сфере медицины и исследований в ревматологии. Он умер в 1969 году в возрасте 88 лет.
В 1977-м группа врачей, потрясенных военными преступлениями Рейтера, выступила с обращением заменить название «синдром Рейтера» на «реактивный артрит». Их требование было удовлетворено, но, несмотря на это, термин еще встречается в медицинских документах и используется в медицинских школах.
«Его имя нужно удалить из медицинских публикаций в первую очередь из моральных соображений. Это память о терапевте, который был нацистом, злоупотреблял своим положением и был виновен в смерти сотен заключенных концлагерей»,
— считают Кейнан и Римар.
Синдром (болезнь) Рейтера – ревматическое заболевание, характеризующееся сочетанным поражением урогенитального тракта (уретритом и простатитом), суставов (моно- или полиартритом) и слизистой глаз (конъюнктивитом), развивающимися последовательно или одновременно. В основе синдрома Рейтера лежит аутоиммунный процесс, вызванный кишечной или мочеполовой инфекцией. Диагностическими критериями являются связь с перенесенной инфекцией, лабораторное выявление возбудителя и характерных изменений крови, клинический симптомокомплекс. Лечение включает антибиотикотерапию инфекции и противовоспалительную терапию артрита. Синдром Рейтера имеет тенденцию к рецидивам и хронизации процесса.
Синдром (болезнь) Рейтера
В 80% случаев болезнь Рейтера атакует молодых мужчин от 20 до 40 лет, реже — женщин и исключительно редко – детей. Ведущим этиологическим агентом синдрома Рейтера служит хламидия – микроорганизм, способный к длительному паразитированию в клетках хозяина в виде цитоплазматических включений. Кроме того, синдром Рейтера может развиваться после перенесенного колита, вызванного шигеллой, иерсинией, сальмонеллой, а также провоцироваться уреаплазменной инфекцией. Предполагается, что перечисленные возбудители благодаря своей антигенной структуре вызывают определенные иммунологические реакции у генетически склонных лиц.
В течении синдрома Рейтера выделяют две стадии: инфекционную, характеризующуюся нахождением возбудителя в мочеполовом или кишечном тракте, и иммунопатологическую, сопровождающуюся иммунокомплексной реакцией с поражением конъюнктивы и синовиальной мембраны суставов.
Классификация синдрома (болезни) Рейтера
С учетом этиофактора различаются спорадическая и эпидемическая (постэнтероколитическая) формы заболевания. Спорадическая форма, или болезнь Рейтера, развивается после перенесенной мочеполовой инфекции; эпидемическая – синдром Рейтера – после энтероколитов различной этиологической природы (дизентерийных, иерсиниозных, сальмонеллезных, недифференцированных).
Течение болезни или синдрома Рейтера может быть острым (до 6 месяцев), затяжным (до года) или хроническим (длительнее 1 года).
Клиника синдрома (болезни) Рейтера
Для болезни (синдрома) Рейтера специфическими являются поражение урогенитального тракта, глаз, суставных тканей, слизистых и кожи. При болезни Рейтера первым манифестирует уретрит, сопровождающийся дизурическими расстройствами, скудным слизистым отделяемым, ощущениями дискомфорта и гиперемией в области наружной уретры. При бессимптомной клинике наличие воспаления определяется на основании увеличения числа лейкоцитов в мазке. Вслед за уретритом при синдроме Рейтера развивается глазная симптоматика, чаще имеющая форму конъюнктивита, реже — ирита, увеита, иридоциклита, ретинита, кератита, ретробульбарного неврита. Явления конъюнктивита могут быть мало продолжительными и слабо выраженными, незаметными для пациента.
Определяющим признаком синдрома Рейтера является реактивный артрит, который дебютирует спустя 1-1,5 месяца после урогенитальной инфекции. Для синдрома Рейтера типично асимметричное вовлечение суставов ног – межфаланговых, плюснефаланговых, голеностопных, коленных. Артралгии более выражены утром и по ночам, кожа в области суставов гиперемирована, в полости суставов образуется выпот.
Синдром Рейтера отличается последовательным лестничным (от проксимальных к дистальным) вовлечением суставов в течение нескольких дней. При урогенном артрите развиваются отеки, сосискообразные дефигурации пальцев; кожа над ними приобретает окраску синюшно-багрового цвета. При болезни Рейтера может развиваться тендинит, пяточный бурсит, пяточные шпоры, поражение крестцово-подвздошных суставов — сакроилеит.
Слизистые оболочки и кожные покровы при синдроме Рейтера поражаются у 30-50% пациентов. Характерны язвенные изменения слизистой рта (глоссит, стоматит) и полового члена (баланит, баланопостит). На коже появляются красные папулы, эритематозные пятна, очаги кератодермии – участки гиперемии кожи с гиперкератозом, шелушением и трещинами преимущественно на ладонях и стопах. При синдроме Рейтера возможно развитие лимфаденопатии, миокардита, миокардиодистрофии, очаговой пневмонии, плеврита, полиневритов, нефрита и амилоидоза почек.
При осложненной форме синдрома Рейтера развиваются дисфункции суставов, расстройства зрения, эректильные нарушения, бесплодие. В поздней фазе болезни Рейтера могут поражаться почки, аорта, сердце.
Диагностика синдрома (болезни) Рейтера
В ходе диагностики пациент с подозрением на синдром Рейтера может быть направлен на консультацию ревматолога, венеролога, уролога, офтальмолога, гинеколога. Общеклинические анализы при синдроме Рейтера выявляют гипохромную анемию, рост СОЭ и лейкоцитоз крови. В пробах мочи (трехстаканной, по Аддису-Каковскому и Нечипоренко) определяется лейкоцитурия. Микроскопия простатического секретапоказывает увеличение лейкоцитов (>10) в поле зрения и снижение числа лецитиновых телец. Изменения биохимии крови при синдроме Рейтера характеризуются повышением α2- и β-глобулинов, фибрина, сиаловых кислот, серомукоида; наличием С-реактивного протеина, отрицательной пробой на РФ.
Цитологические исследования соскобов уретры, шейки матки, конъюнктивы, синовиального экссудата, спермы, секрета простаты с окрашиванием по Романовскому-Гимзе обнаруживает хламидии в виде внутриклеточных цитоплазматических включений. В диагностике синдрома Рейтера широко используется метод обнаружения ДНК возбудителя в биоматериале (ПЦР). В крови хламидийные и др. антитела выявляются с помощью серологических реакций – ИФА, РСК, РНГА. Специфическим признаком синдрома Рейтера является носительство антигена HLA 27.
В анализе синовиальной жидкости, взятой путем пункции сустава, определяются воспалительные изменения – рыхлость муцинового сгустка, лейкоцитоз (10-50×109/л), нейтрофилез свыше 70%, наличие цитофагоцитирующих макрофагов, хламидийных антител и антигенов, повышенная активность комплемента, РФ не выявляется. При рентгенографическом исследовании суставов выявляются признаки несимметричного параартикулярного остеопороза, уменьшения размеров суставных щелей, эрозивной деструкции костей стоп, наличия пяточных шпор и шпор пястных костей, тел позвонков, у трети пациентов — односторонний сакроилеит.
При диагностике синдрома Рейтера принимаются во внимание анамнестические сведения (связь заболевания с урогенитальной или кишечной инфекцией); наличие симптомов конъюнктивита, реактивного артрита, кожных проявлений; лабораторное подтверждение возбудителя в эпителиальных соскобах.
Лечение синдрома (болезни) Рейтера
Тактика лечения синдрома Рейтера предусматривает проведение антибиотикотерапии (для обоих половых партнеров), иммунокоррекции, противовоспалительного курса и симптоматической терапии. Антибиотикотерапия включает 2-3 последовательных курса (по 2-3 недели) препаратами из различных фармакологических групп: тетрациклинами (доксициклин), фторхинолонами (ломефлоксацин, офлоксацин, ципрофлоксацин) и макролидами (кларитромицин, азитромицин, эритромицин и др.). При хламидийной инфекции предпочтение отдается доксициклину. Одновременно с антибиотикотерапией назначается противогрибковые препараты, поливитамины, гепатопротекторы, протеолитические ферменты (панкреатин, трипсин, химотрипсин).
Иммунокоррегирующая терапия при синдроме Рейтера включает использование иммуномодуляторов (препаратов тимуса), адаптогенов, индукторов интерферона ( оксодигидроакридинилацетата натрия, акридонуксусная кислота в комбинации с N-метилглюкамином), а также УФОК, надвенной и внутривенной квантовой терапии. При тяжелых артралгических атаках и высокой активности воспаления проводится дезинтоксикационная и антигистаминная терапия. В целях дезинтоксикации при болезни Рейтера показана экстракорпоральная гемокоррекция – проведение плазмафереза, каскадной фильтрации плазмы и криоафереза.
Для подавления внутрисуставного воспаления при синдроме Рейтера используются НПВС (рофекоксиб, целекоксиб, нимесулид, мелоксикам), глюкокортикостероиды (бетаметазон, преднизолон), базисные препараты (сульфасалазин, метотрексат). При наличии внутрисуставного экссудата проводится лечебная пункция сустава с введением пролонгированных глюкокортикоидов (бетаметазона, метилпреднизолона). Местно накладываются компрессы с раствором диметилсульфоксида, обезболивающими и противовоспалительными мазями.
Стихание явлений острого артрита при синдроме Рейтера позволяет подключить физиотерапевтические сеансы фонофореза с протеолитическими ферментами, глюкокортикоидами, хондропротекторами; УВЧ, диатермию, магнитотерапию, лазеротерапию, массаж, грязелечение, сероводородные и радоновые ванны. В комплексе с терапией собственно синдрома Рейтера проводится лечение других экстрагенитальных очагов воспаления.
Прогноз и профилактика синдрома (болезни) Рейтера
Динамика течения синдрома Рейтера преимущественно благоприятная. У большей части пациентов через полгода заболевание переходит в стойкую ремиссию, что, однако, не исключает обострения болезни Рейтера много лет спустя. У четверти пациентов артрит переходит в хроническую фазу, приводя к дисфункции суставов, атрофии мышц, развитию плоскостопия. Исходом синдрома Рейтера может служить амилоидоз и другие висцеропатии.
Профилактика синдрома (болезни) Рейтера включает предупреждение кишечных и урогенитальных инфекций, проведение своевременной этиотропной терапии уретритов и энтероколитов.
Список литературы
Причины болезни
Чаще всего развитие реактивного артрита происходит на фоне хламидийной инфекции. Болезнь Рейтера у детей вследствие заражения хламидиями развивается примерно в 80% случаев.
Заражение хламидими происходит при непосредственном контакте с носителями этой инфекции. Также хламидиями можно заразиться от животных.
Пути заражения — воздушно-капельный, половой, воздушно-пылевой, контактно-бытовой. Ззаражение происходит в процессе прохождения плода через родовые пути инфицированной матери.
При заражении хламидиями, как правило, у человека не проявляются видимые симптомы. Иногда присутствует дискомфорт и боль при мочеиспускании, наличие выделений из половых органов.
Еще один возбудитель болезни Рейтера – кишечные микроорганизмы. Это сальмонеллы, иерсинии, кампилобактер, шигеллы, заразиться которыми можно при контрактах с зараженными людьми, фекалиями, при приеме испорченной пищи. При таких поражениях у человека отмечается очень тяжелая диарея.
Причинами, вызывающими синдром Рейтера могут служить:
- стрептококки, вызывающие цистит или воспаление половых органов (шейки матки, предстательной железы, маточных труб, эпидидимиса у женщин);
- бактерии, такие как хламидия, влияющие на желудочно-кишечный тракт (Salmonella, Schigella, Esherichia);
- инфекции, переносимые половым путем и вызывающие воспалительный процесс, поэтому в случае болезни необходимо принять во внимание партнера;
- микроорганизмы, переносимые клещами, вызывающие боррелиоз как у мужчин, так и у женщин, а в особенности у детей;
- причинным фактором выступают протеолитические ферменты и свободные радикалы.
Вопрос-ответ
Чем лечат синдром Рейтера?
Лечение болезни Рейтера Лечение заболевания комплексное, применяются следующие препараты: антибиотики широкого спектра действия, противовоспалительные средства (диклофенак, ортофен и др. ), при отсутствии эффекта врач может прописать гормональные противовоспалительные средства.
Что такое синдром Рейтера у мужчин?
Что такое синдром Рейтера у мужчин? Синдром Рейтера — воспалительное заболевание, которое одновременно поражает суставы, глаза, кожу и половые органы. Обычно возникает не позднее чем через месяц после перенесённой мочеполовой или кишечной инфекции.
Каковы симптомы синдрома Рейтера у женщин?
Симптомы синдрома Рейтера У женщин регистрируется цервицит (воспаление шейки матки) или аднексит (воспаление придатков). Артрит и конъюнктивит (светобоязнь, слезотечение, боль в глазах, гнойные выделения из глаз) характерны для представителей обоих полов.
Что характерно для болезни Рейтера?
Симптомы болезни Рейтера боль при мочеиспускании, покраснения, припухлость, зуд, жжение в области уретрального отверстия, выделения слизи, гнойных или кровянистых субстанций из уретры, повышенная температура тела (не всегда).
Советы
СОВЕТ №1
Обратите внимание на ранние симптомы. Болезнь Рейтера может проявляться различными симптомами, такими как воспаление суставов, конъюнктивит и уретрит. Если вы заметили у себя или своих близких подобные признаки, не откладывайте визит к врачу для диагностики и начала лечения.
СОВЕТ №2
Следите за своим образом жизни. Здоровое питание, регулярные физические нагрузки и отказ от вредных привычек могут помочь снизить риск развития болезни Рейтера. Употребляйте больше антиоксидантов и омега-3 жирных кислот, которые способствуют уменьшению воспалительных процессов в организме.
СОВЕТ №3
Регулярно проходите медицинские обследования. Если у вас есть предрасположенность к заболеваниям суставов или у вас уже есть диагноз, важно регулярно посещать врача и проходить необходимые обследования, чтобы контролировать состояние и корректировать лечение при необходимости.
СОВЕТ №4
Обсуждайте свои симптомы и лечение с врачом. Открытое общение с медицинским специалистом поможет вам лучше понять свое состояние и выбрать наиболее подходящие методы лечения. Не стесняйтесь задавать вопросы и делиться своими переживаниями.